Une étude observationnelle montre une baisse de 25% des cancers associée à une alimentation bio. Que cela signifie-t-il et quid de la médecine de précision?
Article adapté d’un thread Twitter – en savoir plus
Fast medicine vs Slow Medicine. Médecine de précision vs Contrôle des facteurs de risque et comportementaux. Le match.
Article de santé publique en 3 parties.
Contenu
Alimentation bio et cancer
Une étude française, menée à partir de la cohorte NutriNet et financée sur fonds publics uniquement a été publiée dans le JAMA:
Elle a montré une association entre la consommation régulière d’aliments bio et une réduction globale des cancers de 25%.
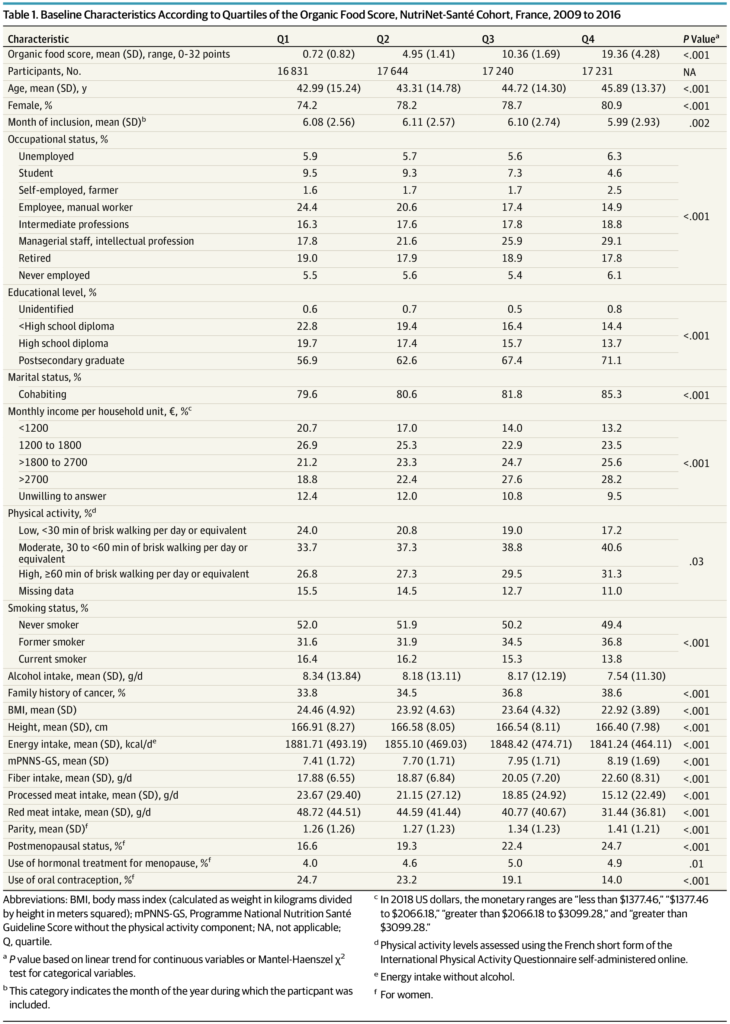
Il faut préciser que pour cette étude la différence était observée entre les 25% de personnes qui consommaient le moins d’aliments bio et les 25% de personnes qui en consommaient le plus, cette différence étant évaluée par un score calculé sur 16 types d’aliments (scores de 0 à 32.5)
Ceci parmi 68946 personnes dont 78% de femmes dont l’âge moyen était de 44 ans (écart-type 14 ans) suivies pendant 4,56 ans en moyenne, ce qui est court au regard du temps que met un cancer à se développer.
Cette étude comporte donc les défauts des études qui sont menées sur la cohorte NutriNet, cohorte constituée grâce à l’adhésion volontaire des internautes et sur le recueil de données déclaratives uniquement. Les femmes, et en particulier celles de milieux socio-économiques favorisés sont surreprésentées.
Néanmoins l’étude a deux qualités majeures : c’est seulement la deuxième étude d’ampleur menée sur le sujet de l’association alimentation bio et cancer, et les auteurs ont fait preuve de rigueur et de prudence dans le choix des critères et dans le maniement des données.
Les biais sont inévitables dans ce type d’études car, s’il s’agit d’une étude prospective, on observe ce qui se passe au fur et à mesure. C’est aussi une étude observationnelle et non interventionnelle, à savoir que la prise alimentaire des participants est simplement observée. Les groupes comparés n’ont pas été randomisés, ce qui aurait permis d’éliminer les biais dans la composition des groupes en distribuant les caractéristiques de chaque groupe au hasard, et donc, équitablement, entre les groupes comparé. La stratification des groupes qui permet une comparaison, se fiait en fonction du degré d’exposition, défini ici comme l’importance de la consommation d’aliments bio.
Cette étude montre donc une réduction de 25% statistiquement significative du risque de cancer tous cancers confondus. Un total de 1340 cancers incidents sont survenus pendant la durée de l’étude (hazard ratio for quartile 4 versus quartile 1, 0.75; 95% CI, 0.63-0.88; P for trend=.001)
La réduction du risque absolu est de 0,6%, ce qui signifie concrètement que 166 personnes devraient consommer une forte proportion d’aliments bio pendant 4,5 ans pour éviter un cancer (Number Neaded to Treat).
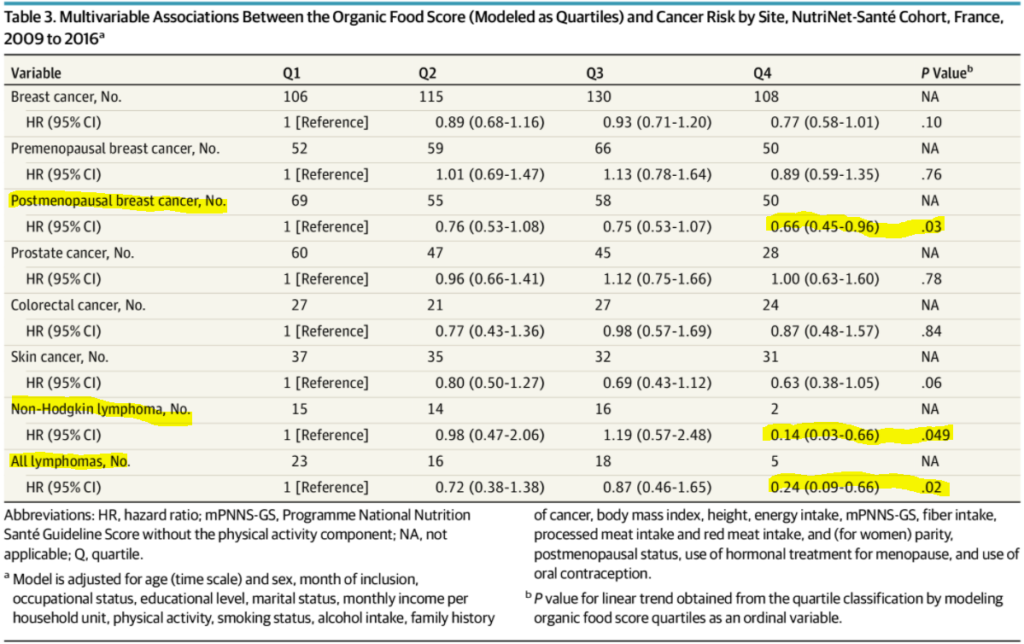
Mais dans le détail des cancers, et après ajustement pour un grand nombre de facteurs confondants (activité physique, tabagisme, histoire familiale de cancer, IMC…) la réduction ne reste statistiquement significative que pour les cancers du sein en post ménopause et pour les lymphomes.
L’association avec une réduction des lymphomes non hodgkiniens était particulièrement forte avec une réduction de 86%, et 76% pour l’ensemble des lymphomes, tandis que pour les cancers du sein en postménopause la réduction était de 34%.
Les personnes consommant le plus d’aliments bio avaient aussi d’autres caractéristiques favorables à la santé: pratique fréquente d’un exercice modéré, faible consommation de viande rouge et étaient plus souvent des anciennes fumeuses. Mais elles avaient plus souvent une histoire familiale de cancer.
La seule autre étude existante sur le sujet est une étude britannique avec le suivi de 623 000 femmes pendant 9,3 ans, mais la consommation de produits bio était évaluée de manière très sommaire par une seule question:
La question était : «Do you eat organic food?» avec quatre responses possibles: «never, sometimes, usually, and alway». Cela rend la constitution des groupes comparés très aléatoire parce que “parfois” et “habituellement” sont des notions éminemment subjectives. Cette étude n’avait pas montré d’association avec une réduction du cancer du sein, mais avait montré une association, moins forte, avec une réduction des lymphomes non hodgkiniens.
Intérêt et critique des études observationnelles
Que conclure de tout cela ? De nombreuses critiques sont venues du monde anglo-saxon, l’étude ayant été publiée dans le JAMA . Des critiques parfois mesurées et pertinentes, parfois acerbes voire stupides.
Une critique énoncée par Elena Helmes de l’institut TH Chan de santé publique de Harvard est de ne pas avoir confirmé le taux de pesticides dans les urines. Idéalement, oui, elle a raison, mais il s’agit d’une étude avec fonds publics et le service public n’a pas ces moyens.
Pour elle, le questionnaire sur la consommation d’aliments bio n’était pas validé. Certes, mais un peu de jugeotte permet de se rendre compte qu’il est infiniment plus discriminant que celui de la première étude britannique.
D’autres réflexions plus globales ou plus stupides comme : « il s’agit d’une étude observationnelle ». Oui, mais ce type d’études à grande échelle et à long terme concernant le style de vie sont TOUJOURS observationnelles.
Et comme le fait remarquer R. Lucas, malgré leurs limitations, ce sont des études observationnelles qui ont permis les grandes avancées de la médecine en permettant d’identifier des facteurs de risques majeurs, et ont permis des gains d’espérance de vie:
Les études randomisées, a contrario, concernent des intervention ponctuelles, ciblées, souvent techniques et/ou médicamenteuses, sont à court terme et sont également sujettes à de nombreux biais limitant leur valeur. Biais souvent délibérément introduits dès leur conception. Cela rend leurs résultats très incertains et d’une valeur très limitée dans la réalité lorsqu’on souhaite les appliquer à des groupes moins contrôlés (faible validité extrinsèque).
Actuellement, la majorité de ce type d’études a pour objectif d’établir l’efficacité de traitements en vue de pouvoir les commercialiser. D’où leur faible valeur réelle et l’importance de la part d’incertitude qu’elles comportent.

Dire que seul ce type d’étude aurait une validité, c’est se résigner à un monde où, malgré l’évidence de l’influence majeure de facteurs de risque sur la mortalité, on se condamnerait à ne compter que sur des interventions ponctuelles et techniques pour améliorer la santé des populations. Et donc à des dépenses phénoménales pour des bénéfices très marginaux, invisibles à une échelle de santé publique. Comme c’est le cas actuellement avec la médecine de précision.
Simplement parce qu’on traite des personnes en fin de vie et que les gains de durée de vie à attendre sont marginaux, les gains envisageables évoluant de manière asymptotique. Comme ils sont marginaux ils seront invisibles, non significatifs, à une échelle de santé publique.
Comme le dit Mozaffarian dans cet article: c’est la convergence de différentes études et de différentes approches qui finit par permettre de dégager des critères et des interventions consensuels, mais cela demande du temps:
Avons-nous du temps ou sommes-nous dans une urgence permanente, l’innovation qui va révolutionner la médecine pouvant surgir du jour au lendemain, comme les titres des journaux le laissent croire?
La seule solution serait alors de continuer dans une fuite en avant éperdue des dépenses pour financer des interventions médicamenteuses ou non, de plus en plus sophistiquées techniquement, dans l’espoir que la fameuse innovation révolutionnaire surgisse.
C’est un faux dilemme.
Mettre en perspective
Prenons comme exemple cette étude et appliquons l’idée de convergence des données.
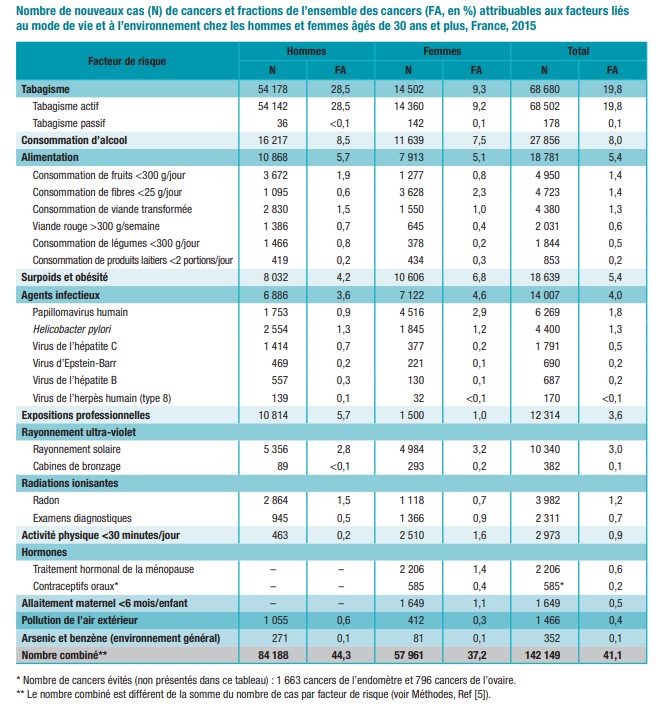
Doit-on être étonnés de constater que l’exposition aux pesticides puisse réduire l’incidence des cancers du sein et des lymphomes non hodgkiniens ? Pouvait-on s’y attendre ? A priori le fait qu’il existe une réduction n’a, en soi, rien d’étonnant d’après les connaissances acquises, parce qu’un tiers des cancers (140 000/400 000 nouveaux cancers annuels) seraient attribuables à différents facteurs de risque.
Parmi ces cancers qui seraient causés par des expositions à des facteurs de risque, l’exposition aux pesticides est un facteur de risque reconnu, scientifiquement et légalement, pour le lymphome non hodgkinien.
Les facteurs d’exposition professionnels, facteurs chimiques, sont aussi un facteur de risque reconnu (carcinogène certain) pour le cancer du sein.
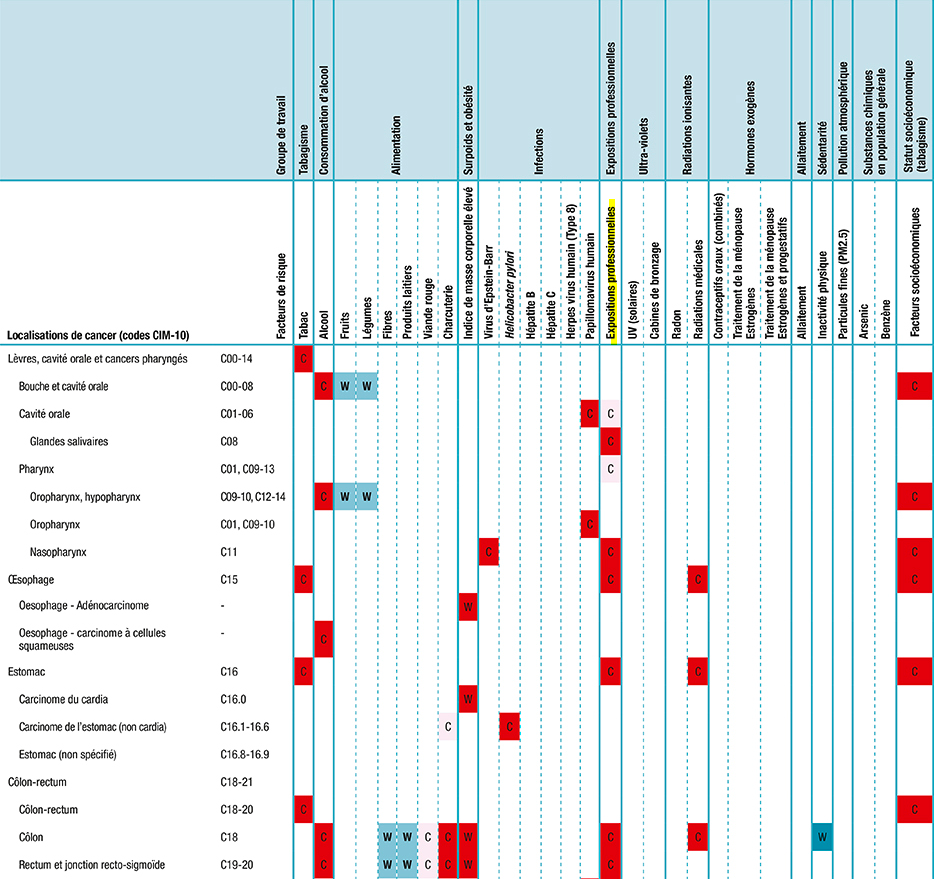
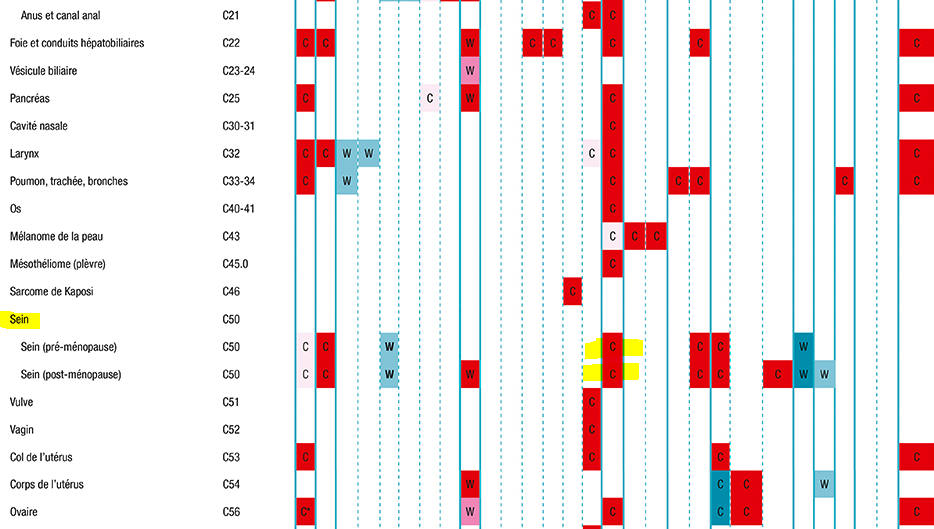
Cela ne veut pas dire que les résultats sont quantitativement corrects, mais qu’il n’y a rien d’invraisemblable à ce que la consommation d’aliments bio soit associée à une réduction du risque de cancer.
Toutefois deux facteurs confondants importants semblent avoir été oubliés:
1 – des différences éventuelles dans le dépistage du cancer du sein entre les deux groupes comparés qui peuvent soit atténuer soit accroître les différences observées.
2 – Une exposition plus importante du groupe ne consommant pas de bio à d’autres produits inclus dans la liste des produits à risque d’exposition professionnelle (teintures, benzène, dioxine, poussière de bois) pourrait intervenir dans l’augmentation du risque de lymphome malin non hodgkinien.
Cela majorerait alors le risque pour le groupe faible consommateur et accentuerait les différences entre les deux groupes sans que cela puisse être attribué aux aliments bio.
Admettons donc que les résultats soient largement surévalués et que la réduction ne soit pas de 25% mais seulement de 5%. Cela ferait tout de même 20 000 cancers par an évités. (25% cela ferait 100 000 cancers évités)
À quoi cela sert d’avoir cette information incertaine dès lors que la médecine de précision permet de guérir le cancer, comme cela est attesté par des études randomisées, et donc nous évite d’avoir à faire attention et à essayer de réduire les expositions et facteurs de risque?
Le problème c’est que rien de cela n’est vrai. La médecine de précision permet des gains de survie, le plus souvent marginaux, chez un nombre de patients limité et au prix d’effets indésirables graves et fréquents chez des personnes qui ont DÉJÀ un cancer. Aucun cancer n’est évité.
Prenons l’exemple du lymphome malin non hodgkinien (LMNH), dont la fréquence est réduite de 86% dans le groupe forts consommateurs de bio de cette étude. Le LMNH représente un peu plus de 10 000 cancers en France et 10% des cancers de l’enfant.
Les progrès thérapeutiques pour les cancers en hématologie sont considérés comme spectaculaires. Mais pour le LMNH ils ont tout juste permis de limiter l’augmentation de la mortalité due à l’augmentation de la fréquence du cancer (augmentation de 3% par an pendant une longue période).

Si, pour la médecine «de précision», on faisait la moyenne des gains de survie observés dans les essais cliniques hors vie réelle, et qu’on appliquait ces gains à l’ensemble des cancers, le gain de survie POUR L’ENSEMBLE des cancers représenterait au mieux quelques jours.
Comment l’expliquer? Cela s’explique parce que la médecine de précision stratifie les cancers et s’adresse à des sous-groupes: une minorité de patients avec un cancer défini sont porteurs de tel biomarqueur et donc éligibles à tel traitement. Mettons que 10% soient éligibles. Mais parmi ces sous-groupes traités, seule une minorité, une fraction, va tirer un bénéfice du traitement, 10% seront traités mais seulement une minorité de ces patients auront un gain de survie, mettons 2%, généralement limité à quelques semaines, quelques mois au mieux.
Mais entre 15 et 60% des patients traités, selon les molécules utilisées et des facteurs liés aux groupes de patients, subiront des effets indésirables graves. Pour eux la qualité de vie sera fortement dégradée, et éventuellement leur durée de survie sera abrégée.
Tito Fojo, professeur d’oncologie à l’université de Columbia à New York, donne ici une interview où il explique cela très clairement (sous-titres anglais) en 4 mn. Cela vaut la peine de l’écouter:
Vinay Prasad a lu l’article de Tito Fojo, intitulé «Desperation oncology» publié dans Seminars of oncology dans l’épisode 1.14 de Plenary session (5 premières minutes):
Extraits de l’article lu :
[La description] des effets indésirables (dans la notice des thérapies ciblées) est systématiquement suivie d’une mention expliquant que la plupart des patients n’auront pas des effets indésirables ou seulement mineurs». Mais cela ne correspond pas à la réalité car: «[avec ces thérapies] les effets indésirables graves sont souvent plus fréquents que les bénéfices et souvent bien plus fréquents.»
Ou encore, toujours dans l’article de Tito Fojo: «Expliquons-nous à nos patients qu’il est beaucoup plus probable que nous rendions la courte vie qui leur reste pire, plutôt que de leur apporter des bénéfices?» Et enfin: «Nous sommes maintenant arrivés à un point en cancérologie où il est [tacitement] admis que personne ne devrait mourir sans immunothérapie.» Ce qui, en pratique, signifie beaucoup de prescriptions à la fois inutiles et délétères pour le patient.
Conclusion
Que retenir de tout cela?
Les comportements de prévention relèvent d’un état d’esprit, et sont associés. Et lorsque l’environnement est défavorable, seules les personnes ayant à la fois les connaissances, la possibilité et la motivation pour avoir des comportements protecteurs adoptent volontairement ces comportements.
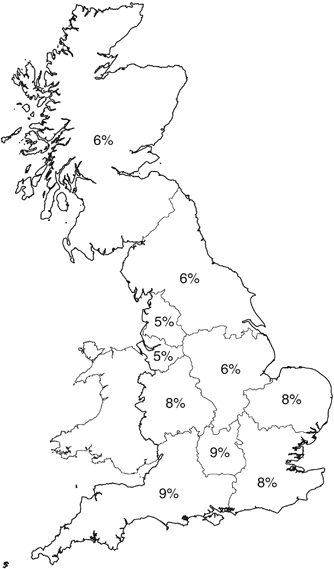
La différence peut être constatée en termes d’espérance de vie. La différence d’espérance de vie entre hommes cadres et ouvriers est restée de manière constante dans le temps de 6 à 7 ans depuis les années 70.
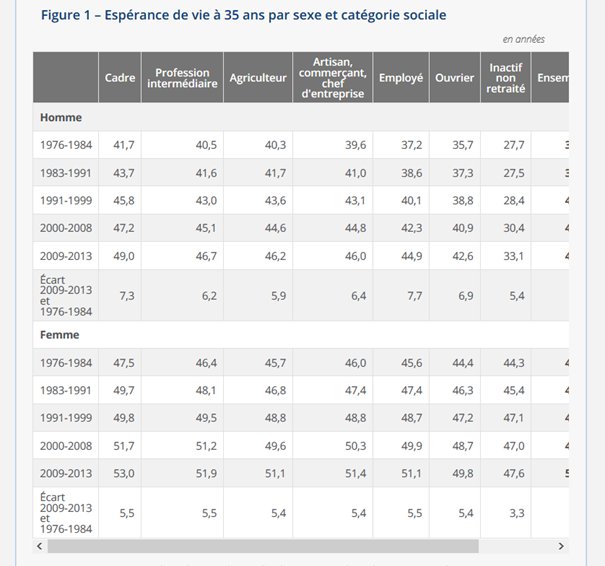
Cet écart correspond à une quarantaine d’années d’évolution de l’espérance de vie en France. Malgré tout, les femmes ouvrières vivent plus longtemps que les hommes cadres. Les responsables de cette différence sont le tabac et l’alcool: 70 000 cancers chez l’homme et 25 000 pour la femme.
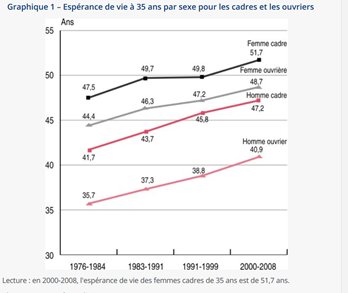
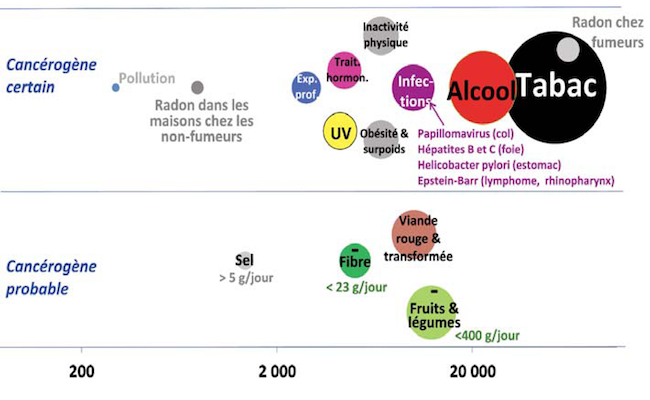
Nombre de cas attribuable à chaque cause (surface proportionnelle au nombre)
Les études observationnelles donnent certes des résultats incertains, mais elles ont un rôle important pour mettre en évidence des facteurs de risque répandus qui, s’ils peuvent être contrôlés, permettent des progrès majeurs, visibles et statistiquement significatifs à l’échelle d’une population.
Le contrôle des facteurs de risque nécessite une volonté politique, de la régulation, honnie par l’idéologie libérale, des interventions de santé publique, de l’éducation, une organisation politique et économique visant à la réduction des inégalités, plus que des plans de lutte.
On peut utiliser des études observationnelles: ce qui importe c’est la cohérence et la concordance des études, leur qualité et la multiplication des approches qui permettent, progressivement, de remplir les lacunes et de répondre aux critères de causalité de Bradford Hill:
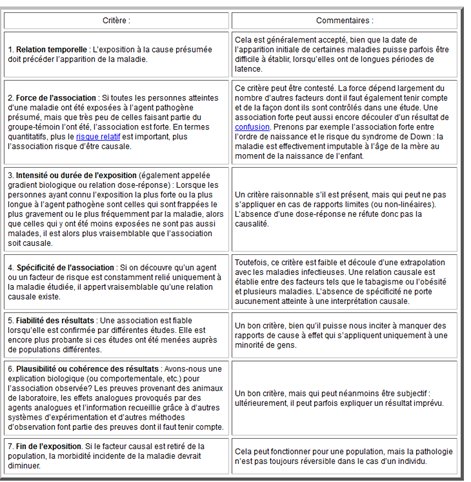
Ne compter que sur les essais randomisés, qui ne peuvent généralement pas être appliqués à des facteurs de risque liés au style de vie, c’est se condamner à une approche focale de la médecine et de la santé publique.
Celle-ci est à la fois horriblement onéreuse car technologiquement sophistiquée, sous contrôle des pharmas (pour les prix également) et peu efficiente à un niveau de santé publique car elle ne permet, le plus souvent, que des gains marginaux en termes de santé et d’espérance de vie d’une population.
Les études observationnelles, que seuls les pouvoirs publics acceptent de financer (mais de moins en moins), car souvent elles ne permettent pas de vendre quoi que ce soit, sont donc indispensables pour améliorer la santé des populations.
Pour aller plus loin
Cela vaut la peine de relire l’interview de Ioannidis, qui, avec sa vision globale, détachée et en surplomb, a tout compris.
 Medcritic
Medcritic 
NB : l’accès aux données sur le cancer est beaucoup plus compliqué qu’il y a quelques années en France. Impossible pour les données récentes. Seules des données fractionnées et sélectionnées sont accessibles au public. Il y a quelques années e-cancer permettait un accès facile aux données brutes.

Twitter est un réseau social qui permet à l’utilisateur d’envoyer des messages courts (tweets) n’excédant pas 280 caractères (ce qui explique l’emploi fréquent d’abréviations). Un thread Twitter est une série de tweets qui se succèdent, émis par un même auteur pour former un contenu plus long. L’auteur peut d’ailleurs numéroter chaque tweet pour les ordonner. Cet article est une reprise sous format blog d’un thread Twitter dont voici l’origine :








1 commentaire
Bonjour
Une question : je me demande quel rôle a joué le commerce des denrées alimentaires dans l’amélioration rapide de l’espérance de vie au XXe siècle. Je m’explique: dans beaucoup de régions, si on se limite aux ressources locales, on va forcément avoir des carences en certains oligo-éléments rares dans l’environnement (iode, sélénium…). L’achat de produits venant de loin permet d’éviter ces carences et donc améliore la santé. Qu’en pensez-vous?
Merci.