Quelle est la fiabilité des données dont nous disposons sur la grippe et sur l’efficacité des vaccins anti-grippaux?
Ce que nous croyons savoir : Nous croyons savoir ce qu’est la grippe, que la grippe espagnole a été à l’origine d’une mortalité cataclysmique et qu’il est démontré scientifiquement que les vaccins contre la grippe nous prémunissent efficacement contre une forte mortalité due à la grippe.
Ce que nous apprend l’article : que ce que nous croyons savoir est largement fondé sur une information biaisée.
Article adapté d’un thread Twitter – en savoir plus
Contenu
Histoire et épidémiologie
Propos préliminaires
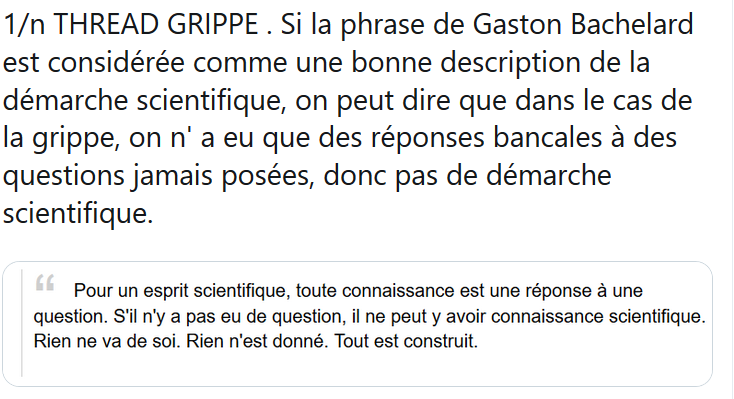
Si la phrase de Gaston Bachelard est considérée comme une bonne description de la démarche scientifique, on peut dire que dans le cas de la grippe, on n’ a eu que des réponses bancales à des questions jamais posées, donc pas de démarche scientifique.

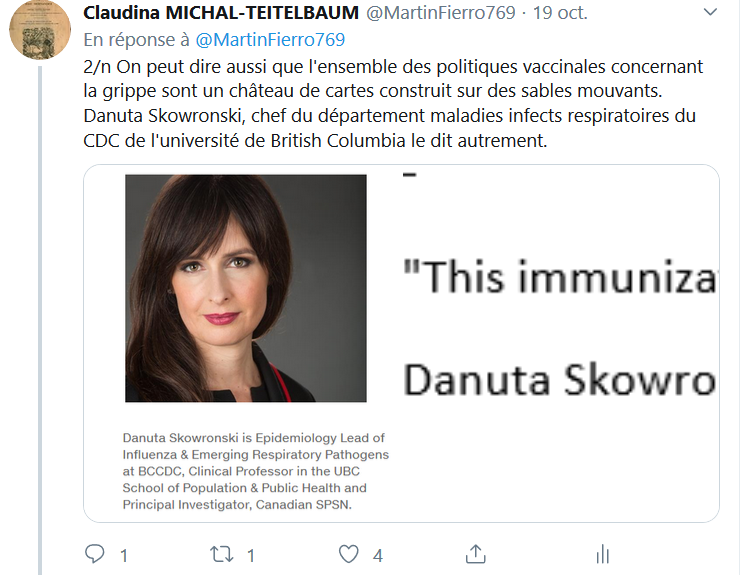
On peut dire aussi que l’ensemble des politiques vaccinales concernant la grippe sont un château de cartes construit sur des sables mouvants. Danuta Skowronski, chef du département maladies infectieuses respiratoires du CDC (Center for Disease Control and prevention) de l’université de British Columbia au Canada le dit autrement:
This immunization program has been predicated on assumptions on top of assumptions.
Ce programme d’immunisation a été fondé sur des hypothèses d’hypothèses.
Grippe espagnole : un mythe?
PREMIERE PARTIE ET PREMIERE QUESTION: qu’est-ce qui permet de penser que la grippe, parmi d’autres maladies respiratoires, est une grave menace pour la santé publique? Nous verrons que la réponse n’est pas évidente.
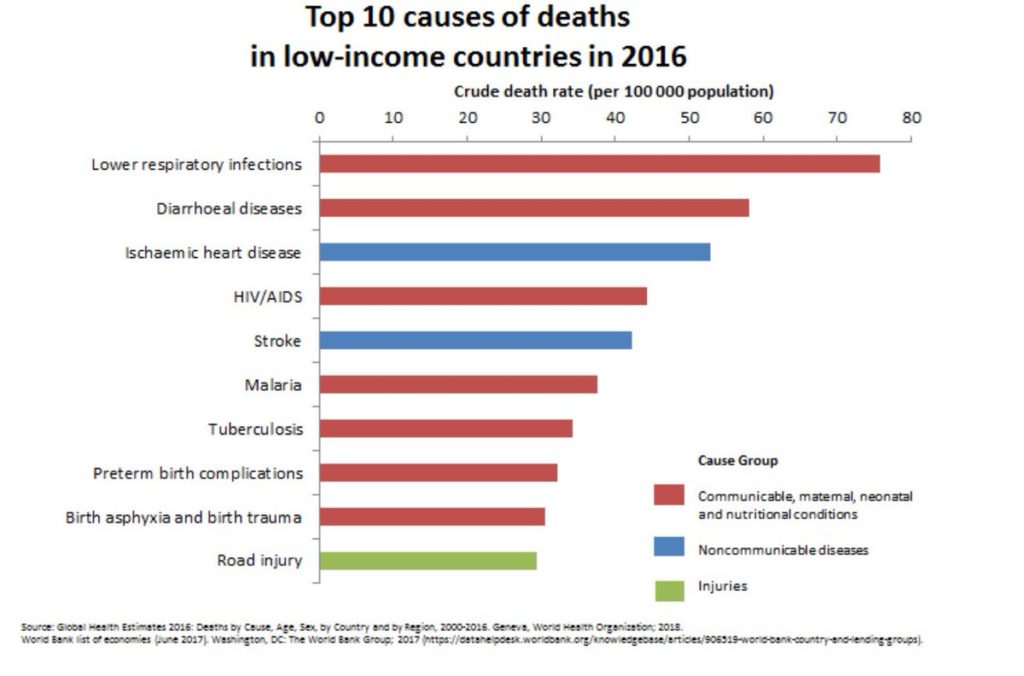
Premier aspect, l’aspect historique: comme la plupart des gens le savent, il est survenu en 1918 une grave pandémie due à un virus de la grippe particulièrement virulent.
Mais est-ce que nous le savons vraiment ou est-ce que nous le croyons et pensons le savoir sans preuves?
Voici un ensemble d’arguments, dont une partie exposés par des personnalités scientifiques connues et reconnues, qui permettent de penser qu’il n’y a pas eu de souche grippale particulièrement virulente en 1918 et pas d’hécatombe associée à un virus particulier.
Pour commencer, comparer la population vivant en 1918 aux populations actuelles des pays développés est, très clairement, commettre un anachronisme. Les conditions de vie des européens et nord-américains de l’époque étaient proches de celles des habitants des pays les plus pauvres d’Afrique de nos jours.
Cela se traduisait à travers deux marqueurs épidémiologiques majeurs, à savoir les causes de décès en population générale et la mortalité infantile.
La mortalité infantile était bien plus élevée à cette époque et les maladies respiratoires, notamment les pneumonies, représentaient alors DÉJÀ la première cause de décès comme elles le sont actuellement dans les pays à très faible revenu.
Wade Hampton Frost est considéré comme le père de l’épidémiologie aux Etats-Unis. Né au 19ème siècle, c’était un homme curieux, travaillant sur les maladies infectieuses et intéressé par les maladies respiratoires, ayant été lui-même atteint par la tuberculose dans sa jeunesse.
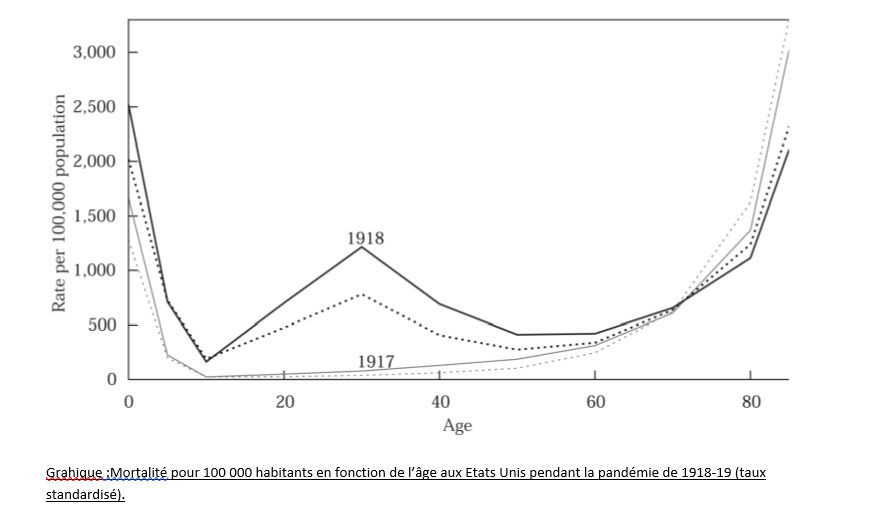
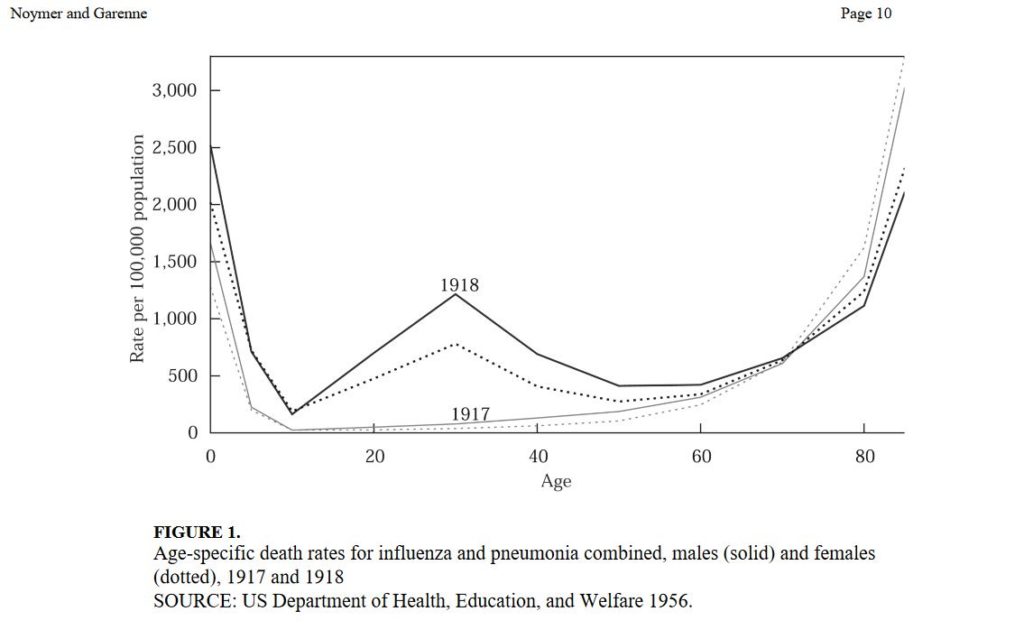
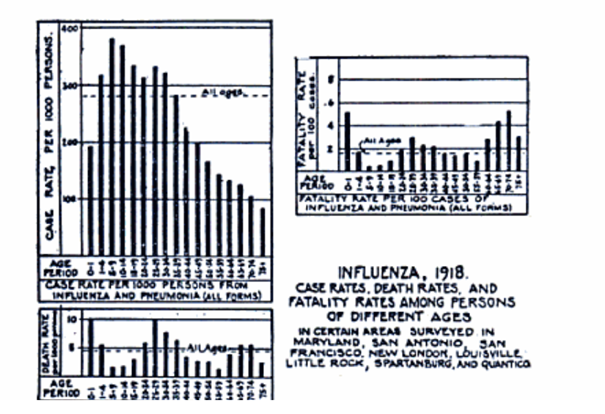
Chargé de diriger une enquête par porte à porte sur la pandémie grippale il est amené à estimer la surmortalité aux Etats-Unis à cette période comme étant de l’ordre d’au moins 450 000 personnes.
Mais l’analyse plus fine, grâce au porte à porte, ayant concerné plus de 100 000 sujets représentatifs de la population lui permet de se rendre compte que le taux de mortalité n’est pas corrélé au taux d’attaque de la grippe, mais à celui de la pneumonie.
Autrement dit, et pour être tout à fait claire, il n’y a pas d’argument épidémiologique en faveur d’un virus de la grippe particulièrement virulent, mais seulement d’une plus grande fréquence de la mortalité par pneumonie, qui était déjà la première cause de mortalité.
Quelques hypothèses sur cette surmortalité par pneumonie. Les plus vraisemblables seraient une détérioration des conditions de vie et une augmentation de la promiscuité (casernes, tranchées) dues à la guerre, dont la fausse grippe espagnole et ses décès seraient un effet collatéral.
D’un point de vue anatomopathologique également, les autopsies réalisées, ne permettent pas de conclure que le virus de la grippe est responsable des décès observés. ncbi.nlm.nih.gov/pubmed/21930918
Jeffrey Taubenberg, virologue d’origine allemande, qui fut le premier à séquencer le virus de la grippe espagnole, dont descendent les virus actuels, ne fut pas non plus en mesure de trouver des caractéristiques responsables d’une virulence particulière. wwwnc.cdc.gov/eid/article/12…
Mais comment expliquer alors la mortalité due à des maladies respiratoires pendant cette période, la courbe de mortalité prenant une forme qui nous paraît maintenant inhabituelle en “W” avec une surmortalité touchant particulièrement les hommes jeunes entre 25 et 40 ans?
Ne pas le comprendre relève encore d’une incapacité à se situer dans le contexte de l’époque.
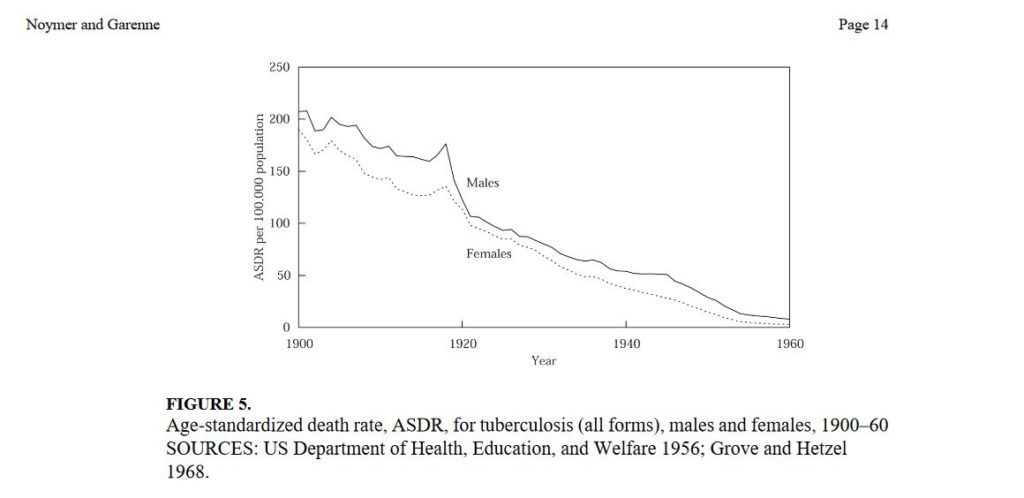
En effet, la surmortalité par maladies respiratoires des hommes jeunes n’avait rien d’exceptionnel pendant cette période historique car la tuberculose était fréquente.
Et son incidence et surtout, sa mortalité, fortement liée aux conditions de vie et à la promiscuité, comme l’avait intelligemment démontré Lowenthal par une étude épidémiologique.
L’effet de moisson est un concept intéressant s’appliquant à des phénomènes inhabituels ayant un effet de surmortalité. C’est un concept épidémiologique utilisé par les actuaires, dont on connaît le sérieux en matière de calcul du risque de décès.
Ainsi, la canicule de 2003 a donné lieu à une surmortalité, comme on sait, mais cette surmortalité a concerné les personnes les plus fragiles, puisque l’on estime que les deux tiers des personnes décédées avaient une espérance de vie résiduelle de un an. ressources-actuarielles.net/EXT/IA/sitebfa…
Si, au départ, cet effet de moisson est une hypothèse, il peut être vérifié a posteriori par l’observation d’une réduction de la mortalité, dans une tranche d’âge spécifique, ou en raison d’une pathologie spécifique, si l’effet de moisson est en relation avec une pathologie particulière.
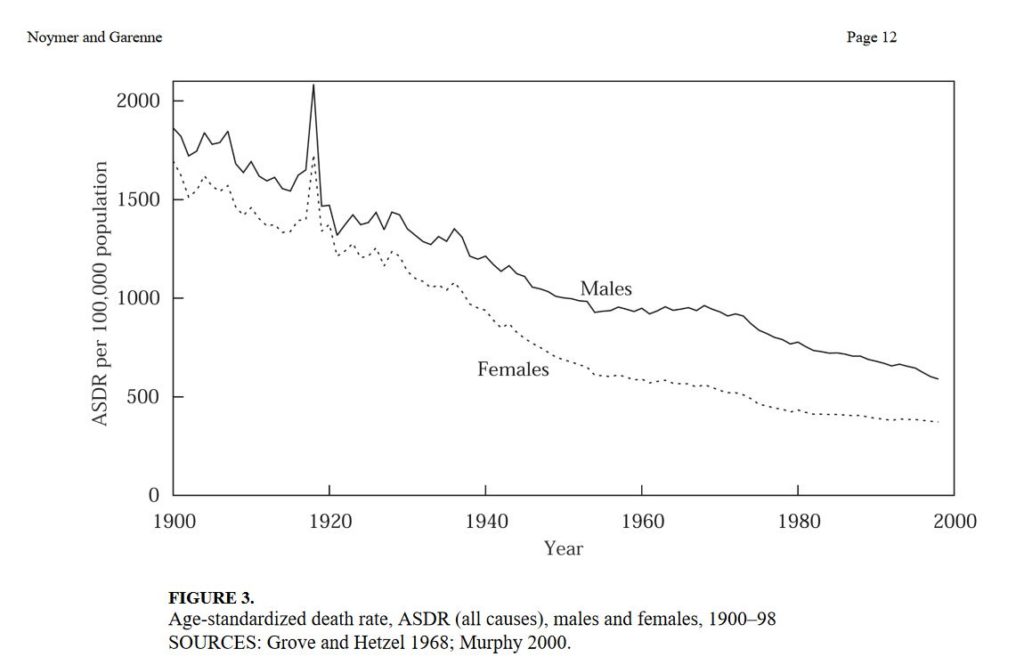
Dans un article, Noymer, un sociologue, et Garenne, un épidémiologiste travaillant pour l’institut Pasteur, soumettent l’hypothèse de l’effet de moisson pendant la période de la grippe espagnole, due à la fragilisation préalable des jeunes hommes par la tuberculose ncbi.nlm.nih.gov/pmc/articles/P…
Leur hypothèse se trouve confirmée par l’étude des courbes de mortalité, dans les années après la guerre: la mortalité masculine se rapproche alors de la mortalité féminine, habituellement plus faible, et cette réduction de la mortalité des hommes jeunes est due à une diminution de la mortalité par tuberculose.
Si je résume, il n’y a pas d’argument épidémiologique (enquête épidémiologique Wade Hampton Frost), ni anatomopathologique (série d’autopsies Sheng), ni virologique (Taubenberg) en faveur d’une épidémie meurtrière en 1918 qui aurait été due à un virus de la grippe particulièrement virulent.
La supposition d’une virulence particulière du virus de la grippe s’appuie essentiellement sur la seule mortalité observée, et n’a pas été remise en question, malgré les arguments contraires, autorisant la fausse pandémie de 2009 et un état d’alerte permanent.
Qu’est-ce qu’une pandémie ?
Une autre question que nous pourrions nous poser, mais que nous ne nous posons pas, tant nous sommes persuadés de connaître la réponse, est celle de savoir ce qui définit une pandémie grippale.
Car, admettons, la grippe espagnole, réputée être la cause de la surmortalité observée à la fin de la première guerre mondiale, n’était ni la cause de cette surmortalité, ni espagnole. Mais il y a eu néanmoins plusieurs pandémies au cours du vingtième siècle.
Une pandémie grippale, telle que l’on se la représente assez vaguement, est une forme particulièrement grave, virulente et meurtrière de la grippe. Mais la définition de l’OMS est beaucoup plus nuancée au sujet de la gravité d’une pandémie de grippe.
Si l’on résume la définition de l’OMS, une pandémie de grippe survient lorsque se propage un nouveau virus de la grippe (le terme “nouveau” n’est pas bien défini) qui peut ou non provoquer une épidémie mondiale de grippe plus sévère que les virus saisonniers. who.int/csr/disease/sw…
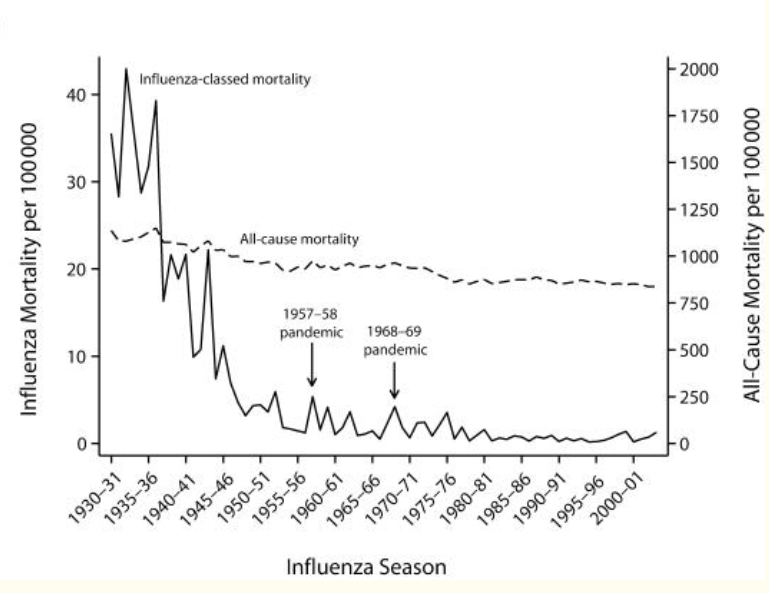
Disons que la définition est extrêmement vague, mais que personne ne cherche à nous détromper, bien au contraire, lorsque nous sommes amenés à croire qu’une pandémie est nécessairement grave. Quelques estimations sur les décès dus à la grippe pendant les pandémies du XXe siècle:
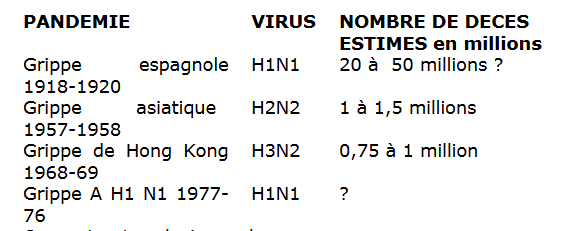
Avant la pandémie de 2009, les prévisions sur la mortalité induite par une future pandémie étaient très alarmistes. https://t.co/8DXKNHjmfm



En 2008, Peter Doshi a cherché à savoir quelle était, aux États-Unis, la mortalité estimée d’après les certificats de décès pendant les grandes pandémies du vingtième siècle. Sa conclusion: elle était la même que pendant les grippes saisonnières. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2374803/#r2
Peter Doshi alla, dans sa conclusion, jusqu’à prédire la bénignité de la pandémie à venir. Son anticipation fut confirmée, et donna lieu à de douloureuses remises en question, de la part, par exemple, de l’INVS. beh.santepubliquefrance.fr/beh/2010/24_25…



Comme on peut le voir, il s’avère difficile d’anticiper les effets de quelque chose qu’on n’ a pas pris la peine d’analyser, et qu’on est incapable de définir.
Pseudo-pandémie de 2009
J’ouvre une parenthèse car certaines personnes me posent des questions pertinentes et je saisis l’occasion pour mieux expliquer ce qu’il en est.
Premièrement, je ne me suis pas étendue sur la pandémie de 2009 parce que cela complexifierait trop le propos. Mais j’ai écrit un article là-dessus, en 2009 …
…et d’autre part, le BMJ a traité la question de l’opacité des décisions prises par l’OMS et la question des conflits d’intérêts au sein du comité consultatif, constitué d’experts qui ont préféré garder l’anonymat. https://www.bmj.com/content/340/bmj.c2912.full

On me demande si la pandémie de 1918 n’a pas existé. Ce n’est pas la bonne question. Une pandémie, si on prend la définition de base, littérale, est une infection qui se propage dans le monde entier. En 1918 il y a eu une pandémie de grippe comme tous les ans.
La question est plutôt si le virus de la grippe était, cette année là, nouveau et particulièrement virulent, et peut expliquer la surmortalité observée en particulier aux Etats-Unis et en Europe. La 2ème question, qui découle de la première, c’est est-ce que ça peut se reproduire?
Pour moi, il n’y a pas d’argument convaincant en ce sens mais plutôt une probabilité que la mortalité fut due à une épidémie de pneumonie plus importante que d’habitude au sein d’une population soumise aux privations dues à la guerre.
Et c’est ce que tend à confirmer l’enquête plus fine effectuée par les services dirigés par Wade Hampton Frost en 1918. Encore une fois WH Frost dit clairement qu’il n’y a pas de corrélation entre le taux d’attaque de la grippe et le taux de mortalité ou la létalité observés.
Une autre étude va en ce sens car, à partir d’une analyse sur registres, elle établit une relation entre le revenu moyen /habitant des pays et le taux de mortalité engendré par la pandémie disant que le revenu, donc les conditions de vie, font varier d’un facteur trente la mortalité

La pauvreté et les privations dues à la guerre sont des sujets beaucoup moins sexy et vendeurs qu’un virus tueur et ils tendent à mettre les politiques devant leurs responsabilités. Il est donc normal que l’histoire officielle préfère la deuxième version. Fin de la parenthèse
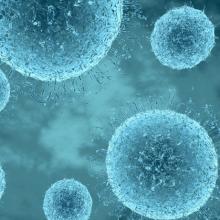
Mortalité attribuée à la grippe
Qu’en est-il des STATISTIQUES SUR LA MORTALITE DE LA GRIPPE? Et d’abord, pourquoi est-ce qu’il faut s’y intéresser?
Les statistiques sur la mortalité de la grippe sont souvent utilisées comme épouvantail, pour inciter à la vaccination. Mais, au-delà de cela, ces statistiques sont nécessaires pour pouvoir évaluer l’importance de la grippe en tant que problème de santé publique.
Et ainsi, pour pouvoir hiérarchiser les problématiques de santé publique et savoir quels moyens y consacrer. Par exemple, on a une idée assez précise de la mortalité attribuable au tabagisme, 73 000 décès chaque année en France.
À la différence de la grippe, le tabagisme provoque aussi des maladies chroniques, qui dégradent la qualité de vie pendant plusieurs années. La grippe reste dans la très grande majorité des cas, une maladie aigüe sans conséquences à long terme dès lors qu’on en guérit.
Mais quelle est l’évolution des chiffres de mortalité et sur quoi sont-ils fondés?
Avant 2009 on se fondait sur les certificats de décès établis par les médecins et transmis par la DDASS, avec un nombre de décès observés faible.


Après 2009, l’INVS a adopté une autre méthode, déjà utilisée par les pays d’Amérique du Nord, basée non plus sur les certificats de décès, mais sur la différence de mortalité toutes causes entre l’été et l’hiver.
Les chiffres ont alors atteint les niveaux de mortalité anticipés dans les prévisions les plus pessimistes pour la grippe pandémique de 2009, c’est à dire de l’ordre de 20 000 décès par an en France.
Mais cela n’a aucun sens, comme l’explique très clairement Jean-Baptiste Blanc dans ce post:
Cela n’a aucun sens car cela revient à postuler que tous les décès supplémentaires observés pendant la période hivernale sont dus à la grippe, donc à postuler qu’on a à l’avance la réponse à la question posée.
Cela amène à une inflation des chiffres de mortalité due à la grippe, qui va dépendre des modèles utilisés. Cette inflation a eu lieu au Canada, par exemple.

Contrary to public health messaging, no one really knows how many people die after being infected by flu, CBC’s Kelly Crowe reports.
De fait, d’après la thèse en épidémiologie sur le sujet, rédigée par Tiffany Smith, le modèle désormais adopté par l’INVS est celui qui provoque la surestimation la plus importante des chiffres de mortalité par grippe, cette surestimation pouvant aller jusqu’à un facteur huit (chiffres réels multipliés par huit).

Là encore, on ne sait pas combien de décès sont dus à la grippe, on sait seulement qu’ils concernent majoritairement des sujets avec des facteurs de risque santepubliquefrance.fr/maladies-et-tr…
Définition de la grippe ?
QU’EST-CE QUE LA GRIPPE? Facile!
Mais pas tant que ça en réalité. C’est un sujet où, comme dans bien d’autres en médecine et en sciences, le vocabulaire et sa précision prennent toute leur importance.
Je vais faire un petit sondage qui n’est pas un test de connaissances. La question est: qu’est-ce qui, en période épidémique, vous fait dire “j’ai la grippe”?
Résultats:

Un des aspects qui est mis en valeur par le résultat du sondage sur la grippe (quand est-ce que je dis que j’ai la grippe) c’est que les gens se représentent la grippe comme quelque chose de plutôt grave: ce n’est pas un simple rhume.
La plupart des votants ont choisi la définition qui comportait une fièvre élevée supérieure à 39°C.
Il faut bien mettre des mots et du sens sur ce qui nous arrive et quand les gens disent : “j’ai eu la grippe”, ils sous-entendent qu’ils ont été bien fatigués.
En réalité, nous ne savons pas si nous avons eu la grippe, nous le croyons seulement, car nous ne savons pas vraiment comment définir une grippe. La bonne ou la mauvaise nouvelle c’est que les spécialistes ne le savent pas non plus et que les discussions se poursuivent.
C’est tout de même un peu embêtant, car c’est un sujet qui occupe beaucoup de monde, qui génère beaucoup de dépenses et il serait utile de pouvoir suivre épidémiologiquement avec précision les épidémies de grippe et leurs conséquences.
Il y a exactement un siècle, en 1919, Wade Hampton Frost, père de l’épidémiologie et chargé de la surveillance de la grippe aux Etats-Unis se posait ce genre de questions car il était conscient que ce qu’on surveillait n’était pas vraiment la grippe.
Il en concluait que pour mieux cerner la grippe au plan épidémiologique, il fallait pouvoir évaluer sa place relative par rapport aux autres nombreuses maladies respiratoires, pneumonies bactériennes, principale cause de mortalité de l’époque, et infections virales.
Pour cela il fallait à la fois considérer le cycle complet entre deux “pandémies”, mais aussi, comprendre ce qui se passait entre deux saisons épidémiques et faire une analyse plus fine des épidémies par le porte à porte.
On n’ a pas beaucoup progressé, depuis cette époque, dans la compréhension de ce qu’est une grippe et de l’importance de la grippe par rapport à d’autres maladies infectieuses respiratoires.
On a certes, progressé sur le plan technique…
Mais on a décidément régressé sur le plan de la capacité à raisonner scientifiquement. Car on a gagné en arrogance, et maintenant on prétend savoir, on se persuade de savoir, même quand on ne sait rien ou pas grand chose.
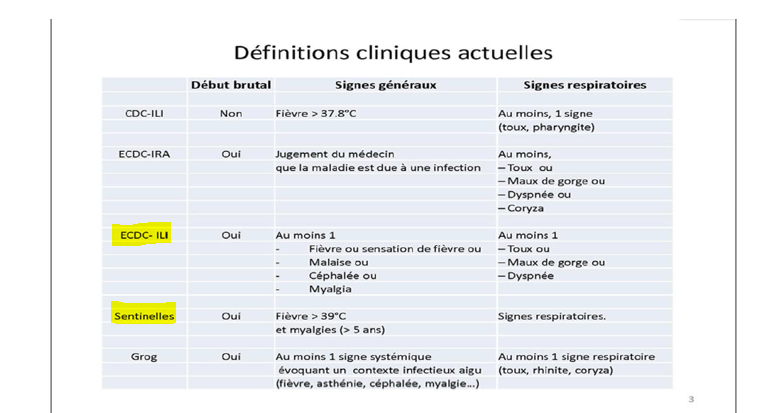
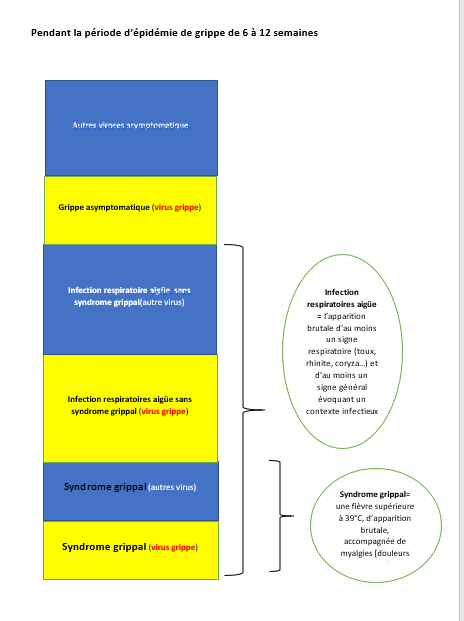
Pour montrer en quoi il est difficile de définir ce qu’est un cas de grippe au sens épidémiologique, j’avais choisi, pour mon sondage, des définitions qui existent vraiment. La définition française du syndrome grippal, celle de l’ECDC (European Center for Disease Control), celle du CDC (Center for Disease Control) américain.
Aucune n’est satisfaisante car aucune n’est capable de capter tous les cas de grippe maladie (grippe symptomatique réellement causée par le virus de la grippe) et, surtout, par ces définitions, même en période d’épidémie, on attrape dans les filets beaucoup de fausses grippes.
C’est-à-dire des “grippes” qui ne sont pas dues au virus de la grippe.
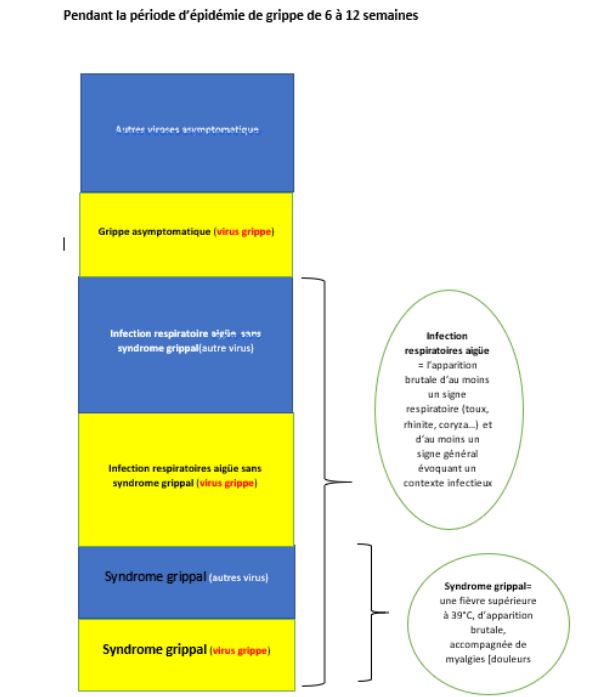
Pour mieux faire comprendre pourquoi, j’ai fait un petit schéma des différentes formes cliniques de la grippe ET des autres infections respiratoires. Il n’inclut pas les “non-malades, et non infectés” qui sont la majorité.
Cela signifie que le “syndrome grippal” n’est pas forcément la grippe (il l’est dans des proportions variables pendant la période de surveillance de la grippe et en moyenne environ une fois sur deux) et aussi qu’on peut avoir un “rhume” provoqué par le virus de la grippe.
Et aussi le virus de la grippe circule largement sous forme asymptomatique, c’est-à-dire qu’on est infecté par le virus de la grippe sans avoir de symptômes; ce dont l’INVS a semblé prendre conscience en analysant les données de la “grippe pandémique” de 2009.

Cela est encore compliqué par le fait que les symptômes de la grippe varient en fonction de l’âge et des saisons. Malgré un système de surveillance de plus en plus pléthorique, auquel on a ajouté des couches successives, il devient très difficile de différencier les grippes.
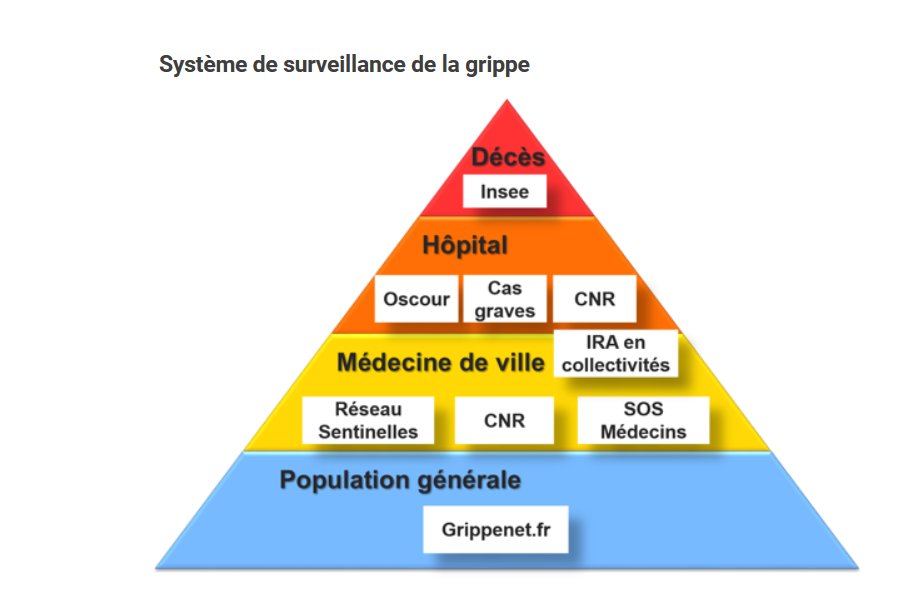
J’ouvre une parenthèse pour dire que le GROG, Groupes régionaux d’observation de la grippe, ne font plus partie du réseau de surveillance de la grippe depuis 2014, puisque cette année là, on les a privés de subventions.

C’est dommage parce que c’est le seul réseau qui surveillait les infections respiratoires aigües et qui situait donc la grippe dans un contexte plus large. Il ne reste désormais que des “syndromes grippaux”. Le vocabulaire a son importance.
Nous avons donc désormais d’un côté grippenet qui surveille les syndromes grippaux en population générale et d’un autre côté le réseau sentinelles et SOS médecins qui surveillent les syndromes grippaux des patients en ville. Mais les deux utilisent des définitions différentes.

On suit donc le chemin inverse de celui préconisé il y a un siècle par Wade Hampton Frost en se focalisant sur la grippe, au lieu de la situer en contexte et en se focalisant aussi, de plus en plus, sur les cas graves de grippe.
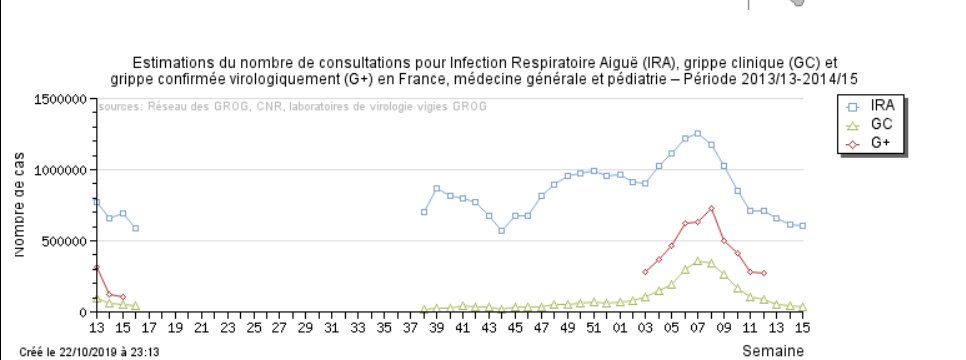
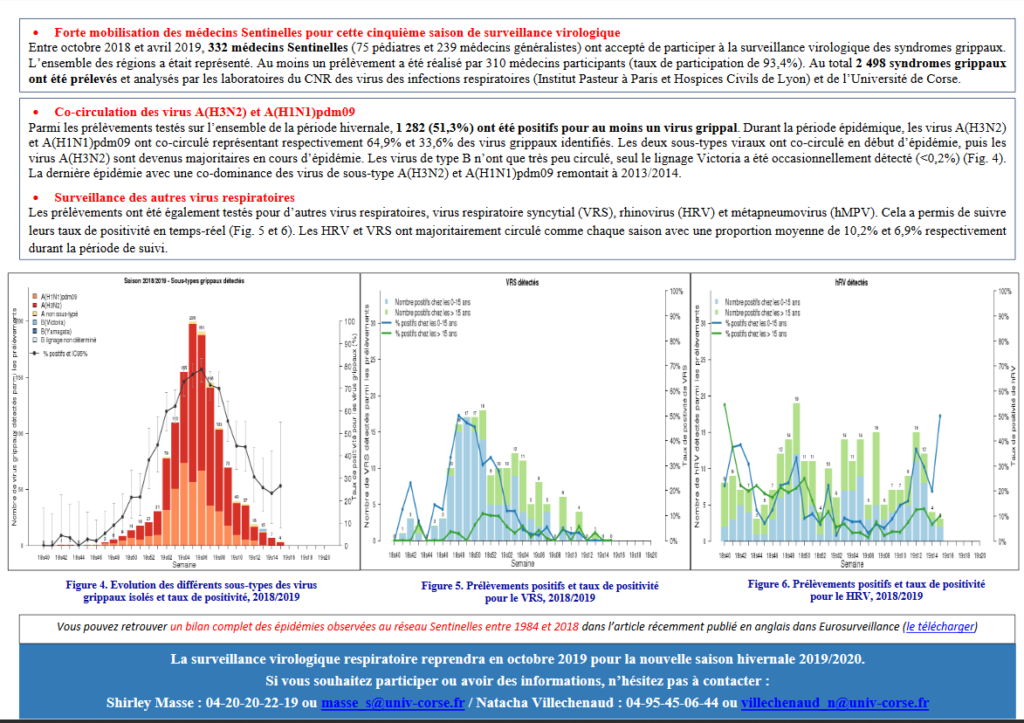
Ainsi, en 2009, dans l’affolement général de la “pandémie” on avait atteint un record de prélèvements à visée de confirmation de la grippe en milieu hospitalier: 103 000.
On “croyait” avoir atteint un record, devrais-je dire, car depuis, ce record a été largement battu, puisqu’on a atteint, pour la saison 2018-2019 plus de 148 000 prélèvements en milieu hospitalier pour 16% (24 000) de grippes confirmées.

Les kits utilisés semblent avoir comme seule fonction de confirmer ou d’infirmer une grippe et ne disent rien sur les autres virus ou bactéries circulants qui provoquent donc plus de 80% des syndromes grippaux vus en milieu hospitalier.
La grippe en contexte
Les autres virus respiratoires
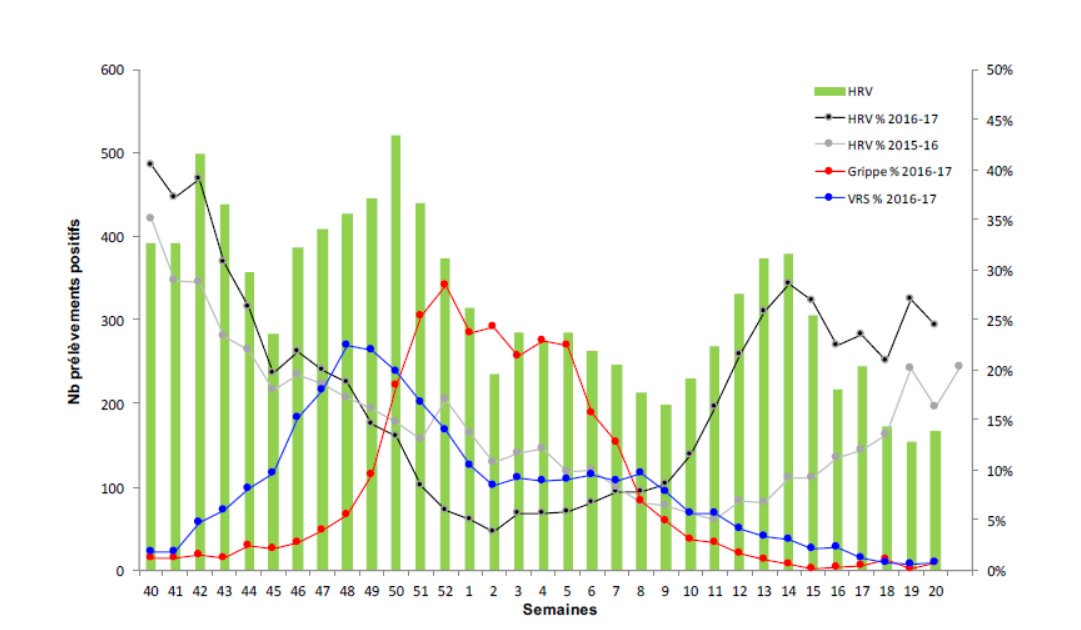
Pourtant, d’autres virus circulent, et rien ne permet de dire que leur présence est plus, moins ou aussi menaçante que celle des virus grippaux, puisqu’on ne cherche pas à le savoir.

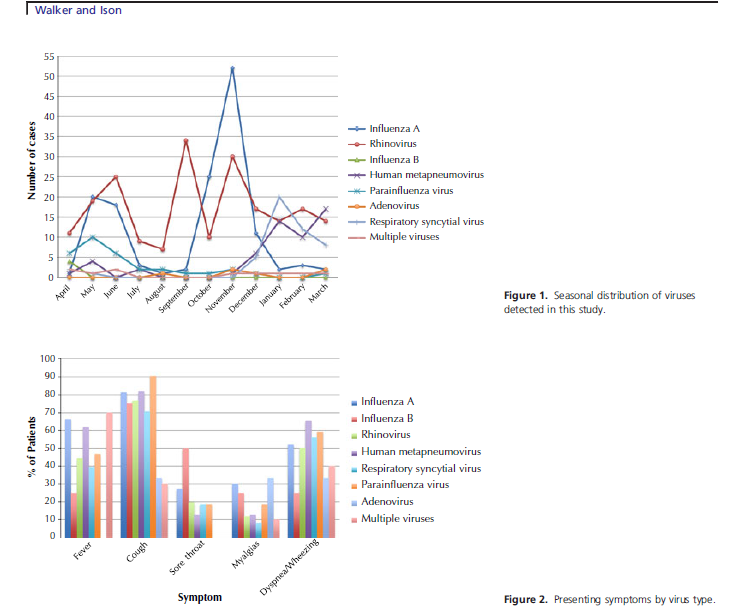
C’est ce que se sont dit les auteurs d’une étude américaine, qui ont montré que sur une année en 2009/10, parmi les patients admis dans un hôpital, la majorité de ceux chez qui on détectait des infections respiratoires étaient infectés par des rhinovirus.
D’autres ont pensé à faire cette comparaison et ont trouvé que les sujets hospitalisés pour des symptômes respiratoires dus à un rhinovirus ou au virus de la grippe étaient semblables et avaient les mêmes risques d’hospitalisation en soins intensifs.
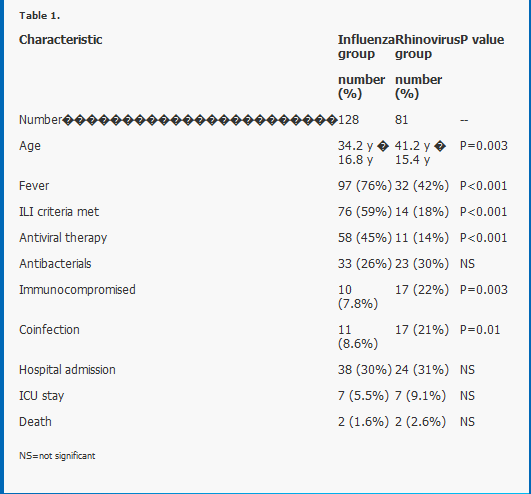
Kraft a publié une étude sur la base de ces données en 2012 où il montre que les caractéristiques des patients admis en réanimation pendant l’épidémie 2009-2010 porteurs du virus de la grippe et du rhinovirus sont très proches, ce dont on ne s’était pas aperçu faute de chercher

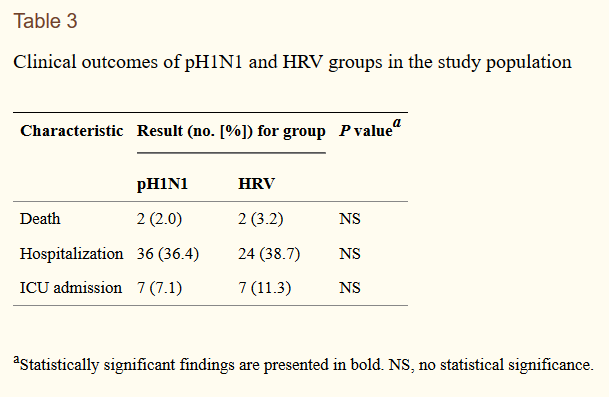
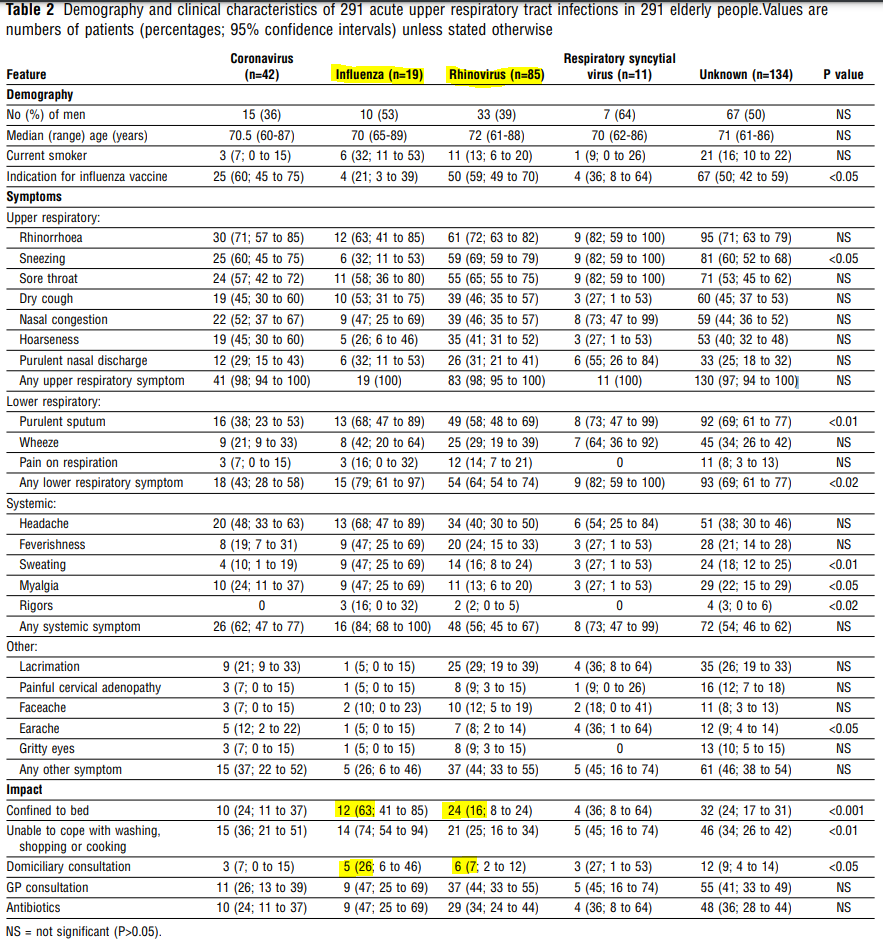
Ce questionnement sur le caractère spécifique des conséquences de la grippe n’était pas nouveau. En 1997 Nicholson à Leicester au Royaume-Uni avait publié une étude prospective en communauté (en ville) et suivi des patients âgés de 60 à 90 ans pendant les hivers 1992-93 et 93-94.
Les patients, choisis aléatoirement avaient ensuite été suivis de manière hebdomadaire et des prélèvements avaient été effectués lors d’épisodes d’infection respiratoire aigüe. La conclusion était que les rhinovirus avaient représenté la charge morbide la plus grande.

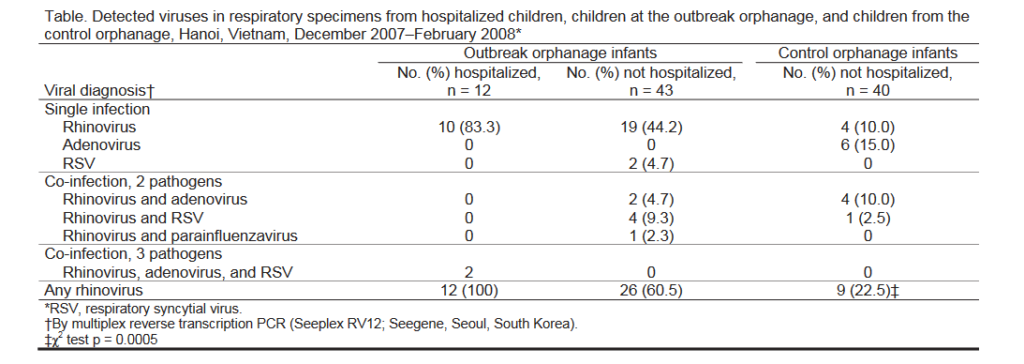
Une autre étude a mis en évidence les ravages causés par une flambée épidémique à rhinovirus dans 2 orphelinats vietnamiens comparés à un orphelinat qui joue le rôle de contrôle.
Lors de cet épisode 12 enfants de moins de 6 mois ont été hospitalisés et 7 sont décédés. Les auteurs concluent que le rhinovirus, considéré comme le virus du rhume, peut provoquer des épidémies graves chez des populations vulnérables.

Dans une étude basée sur une modélisation, dont on sait qu’elles ont une nette tendance à surestimer la mortalité due aux virus respiratoires, Nicholson conclut cependant que la mortalité due au virus respiratoire syncytial en Angleterre entre 1975 et 1990 est 60 à 80% plus élevée que celle de la grippe.
En 2000, dans une longue revue de la littérature, Falsey entreprend de démontrer que le virus respiratoire syncytial, connu pour provoquer des bronchiolites très souvent bénignes chez le nourrisson, est un facteur de morbidité et mortalité important pour les personnes âgées.
Dans ces différentes études, ce qui est mis en avant, c’est le rôle joué par la fragilité des individus, fragilité due à l’âge, aux comorbidités (présence de pathologies sous-jacentes, souvent des maladies chroniques) plutôt que par l’agent infectieux ayant causé l’infection.
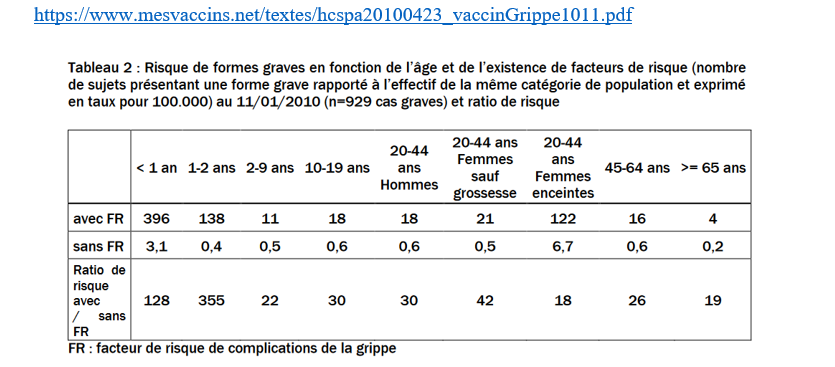
Quel est le rôle joué par l’âge et les comorbidités reconnues indépendamment de l’agent causal? Là-dessus il semble qu’il y ait un certain consensus. Dans l’étude de Kraft, comme pour l’INVS, environ les 2/3 des cas graves sont liés à des comorbidités.

Estimation de la mortalité
Comment a-t-on réussi à oublier que d’autres virus pouvaient avoir des conséquences tout aussi préoccupantes en termes de santé publique que le virus de la grippe?
En se focalisant sur la grippe, sur les épidémies de grippe et sur les cas graves de grippe en milieu hospitalier.
Le fait que les cas graves et décès touchent majoritairement des personnes fragilisées par l’âge et la maladie indépendamment de la dangerosité propre de l’agent causal nous rappelle l’effet de moisson évoqué plus haut.
Ce que nous dit l’effet de moisson c’est que peu importe l’agent causal d’une infection respiratoire initiale, une personne fragilisée par l’âge, la maladie, les conditions de vie ou la malnutrition a plus de risques de mourir suite à cette infection.
Ce qui semble confirmé à la fois par les modélisations et par une étude récente faite par l’INVS en milieu hospitalier.
Selon la modélisation seuls 584 décès sur 7314 en moyenne surviendraient avant 65 ans et seraient attribuables à la grippe. Remarquons que l’intervalle de confiance du total des décès est très large, de 0 à 19732.

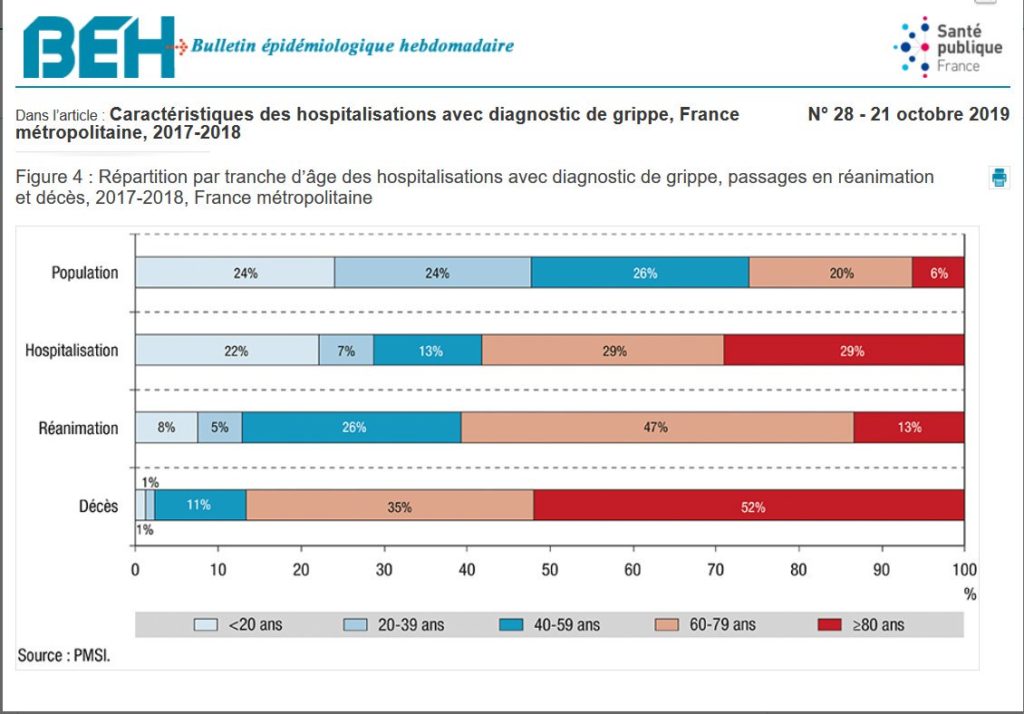
Et, à l’hôpital, pour toutes les admissions, environ 12 millions par an, 44750 ont été associées avec un diagnostic de grippe dans le PMSI et 52% des décès associés à ces admissions se sont produits après 80 ans.

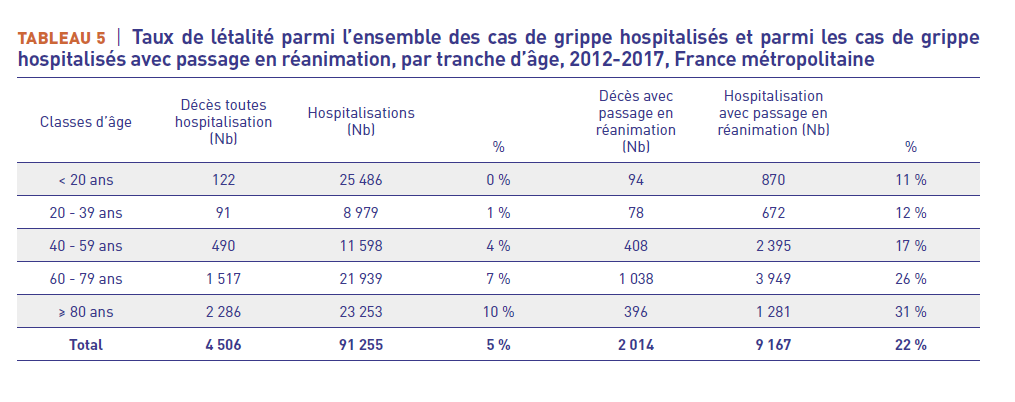
Les patients âgés sont moins souvent admis en réanimation alors que c’est souvent la mortalité en réanimation qui sert d’indicateur. Et, d’autre part, on peut calculer, d’après les incidences fournies, 5,8% de décès soit 2595 associés avec un diagnostic de grippe à l’hôpital.
“Associés avec un diagnostic de grippe” ne veut pas dire que le diagnostic de grippe a été confirmé virologiquement, ni que la grippe est la cause du décès, bien que cela soit sous-entendu dans l’article.
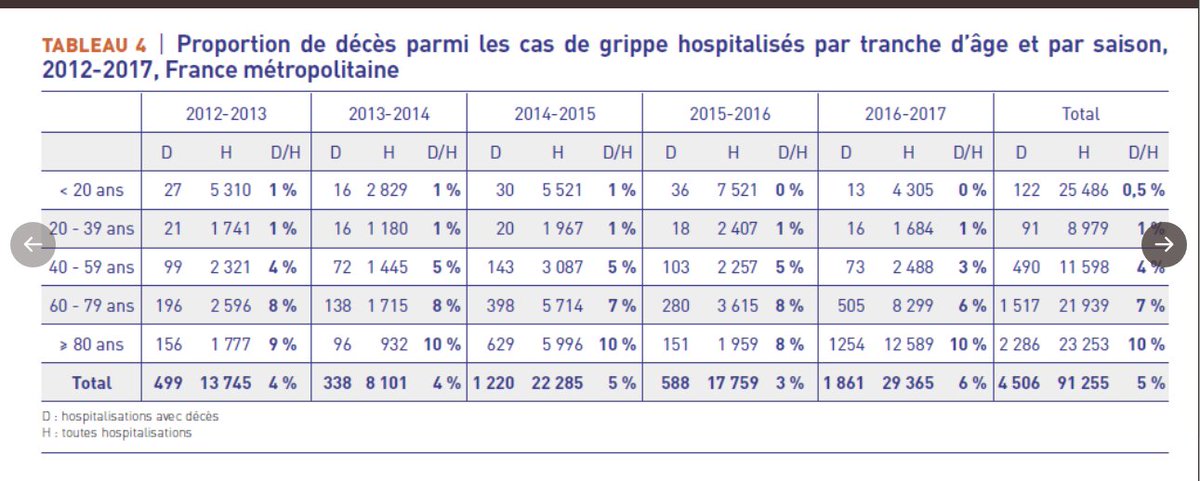
En adoptant cette comptabilisation des cas basée sur le PMSI (Programme de Médicalisation du Système d’information qui sert au recueil et à l’exploitation des données hospitalières) l’objectif était, visiblement, de ne rater aucun cas de grippe hospitalisé. On a donc recherché tous les cas où un diagnostic de grippe avait été évoqué y compris quand la grippe n’était pas le motif d’admission.
Entre 2012 et 2017 pour l’ensemble des cas avec diagnostic de grippe, la grippe était le motif d’admission pour 60% des cas, la détresse respiratoire pour 14% et pour les 26% restants les motifs d’admission étaient très variés.

Et comment fait-on pour relier à la grippe et les décès dus à des admissions pour d’autres motifs ?
C’est simple: on le décrète. En partant du principe que la grippe c’est tellement grave, que, même en présence d’une polypathologie la cause du décès c’est forcément la grippe.

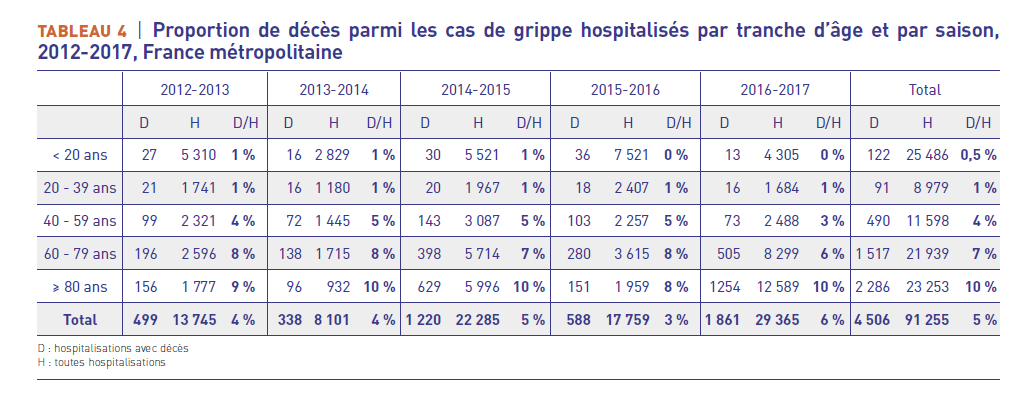
Ce qui nous permet de voir au passage qu’avec cette conception élargie des cas de grippe et des décès dus à la grippe, entre 2012 et 2017 il y a eu entre 338 (2013-14) et 1861 (2016-17), et en moyenne 901 décès dus à la grippe dont 84% chez les >60 ans.
Il existe une différence de l’ordre d’un facteur 15 entre les décès dus à la grippe estimés par cette méthode et les décès estimés par des modélisations. Pour trancher ce dilemme on décide simplement que, comme la grippe est nécessairement grave, la différence doit être cachée quelque part.


Causalité des décès
Ceci nous amène à nous interroger sur comment sont classés les décès par cause. Et ce n’est pas simple. Cela demande un peu plus de réflexion et de rigueur que d’attribuer des cas à une pathologie qui est mentionnée dans le PMSI.
Pour choisir une cause initiale de décès, il faut classer les causes selon la classification internationale des maladies (CIM) qui ne cesse d’évoluer, et les hiérarchiser.
Ainsi, désigner la grippe comme cause initiale de décès chez un patient qui présente une maladie coronarienne, une immunodépression suite à un traitement pour cancer, ou une bronchopneumopathie obstructive en raison de son tabagisme, relève d’une bonne part d’arbitraire.
Est-ce important de se poser ce genre de questions? Est-ce que cela a une incidence sur l’évaluation de l’importance de la grippe en tant que problème de santé publique?
Je pense que oui, et j’en veux pour preuve cette réponse de Bruno Lina donnée lors de son audition au sénat le 31 mars 2010. Pour lui, la mortalité “directement imputable à la grippe” représente en France 7 à 20 décès par an.
Je suppose qu’il entend par là les cas où seul le virus de la grippe est en cause, où il n’y a pas de surinfection bactérienne, ni comorbidité associée.
Nous avons ainsi une très large marge d’incertitude sur la mortalité due à la grippe, qui va, grosso modo de 0 (seuil inférieur de l’intervalle de confiance des estimations) à 20 000 décès. Ce dernier chiffre étant très probablement très largement surestimé.
Démarche scientifique en résumé
RÉSUMÉ de cette partie.
“rien n’est donné, tout est construit” disait Gaston Bachelard. Il semble que ce soit le cas pour la grippe.
Alors que la grippe est insaisissable sur le plan clinique, car elle se présente sous des formes variées qui ne permettent pas de la distinguer des autres infections virales ou bactériennes courantes, l’imprécision du vocabulaire utilisé (syndrome grippal) nous fait croire que nous savons de quoi nous sommes en train de parler.
La grippe est aussi insaisissable sur le plan épidémiologique, ce qui provoque une inflation onéreuse de moyens de surveillance, qui ne permettent pourtant pas d’y voir plus clair. Il faudrait donc se poser les bonnes questions.
Le problème dans toutes ces approches c’est que la gravité de la grippe n’est pas une hypothèse, mais plutôt un postulat que les différents moyens mis en place visent à confirmer. La modélisation de la mortalité de la grippe est une forme de prophétie autoréalisatrice.
Lorsqu’on cesse de se focaliser uniquement sur la grippe on s’aperçoit que cette infection virale ne diffère guère d’ autres infections des voies respiratoires et que les infections à rhinovirus notamment, peuvent être tout aussi sévères (Nicholson, Kraft).
Au total, on peut montrer que c’est l’état général des personnes infectées qui est déterminant dans l’issue des infections des voies respiratoires plutôt que l’agent infectieux et que les enfants, bien que plus souvent infectés, ne décèdent qu’exceptionnellement.
Si je tente un petit calcul avec les données disponibles, je m’aperçois que, en moyenne, un sujet résidant en France présentera un syndrome grippal réellement dû à un virus de la grippe tous les 25 ans, soit 3 à 4 fois dans une vie.
La démarche scientifique c’est de faire des hypothèses et de les tester. Si ces hypothèses sont en contradiction avec les faits, alors on modifie les hypothèses.
La démarche actuellement suivie pour la grippe est l’inverse, c’est à dire l’opposé d’une démarche scientifique. Il y a beaucoup à dire aussi sur les vaccins contre la grippe.
Rappels
Quelques rappels, avant de commencer la suite du thread. Nous avons donc appris que la grippe espagnole n’était pas la grippe, ni espagnole d’ailleurs, ou, pour être plus précise, que l’excès de mortalité attribué à un virus grippal particulièrement virulent était très probablement dû à des causes multiples, notamment aux pneumonies et à la fragilité particulière et la promiscuité des populations, souffrant par ailleurs de pathologies respiratoires chroniques, en période de guerre.
Nous avons aussi appris que personne ne sait vraiment ce qu’on doit appeler une “pandémie”, et que, en raison des définitions changeantes notamment, on en arrive à appeler “pandémies” des épidémies tout à fait semblables aux épidémies habituelles.
Nous avons appris que le syndrome grippal est, environ une fois sur deux dû à la grippe en période d’épidémie grippale, mais beaucoup moins souvent si on s’intéresse à l’année entière et aux périodes où le virus de la grippe circule moins.
Nous avons appris que la définition officielle du syndrome grippal et de la grippe clinique varient d’un pays, d’un continent, d’un organisme officiel à l’autre et qu’on utilise en France plusieurs définitions.
Nous avons appris que nos représentations de la grippe sont conditionnées par le vocabulaire utilisé, et qu’en réalité la “grippe” n’est pas forcément la grippe. Mais loin de chercher à nous détromper on nous conforte dans nos croyances.
Nous avons appris que d’autres virus, comme le rhinovirus ou le virus respiratoire syncytial, qui circulent autant, voire davantage certaines années que le virus de la grippe peuvent provoquer les mêmes complications graves et dans les mêmes proportions chez des personnes fragiles .
Nous avons appris que malgré un système de surveillance de plus en plus pléthorique et coûteux, dont les coûts et le temps passé sont majoritairement supportés par les budgets publics, on ne connaît pas la mortalité due à la grippe.
Nous avons appris qu’en se focalisant de plus en plus sur les cas graves et en adoptant des modèles mathématiques peu fiables on arrive à attribuer au virus de la grippe une mortalité équivalente à celle anticipée pendant les pandémies grippales.
Nous avons appris qu’en petit comité Bruno Lina admet que seuls 7 à 20 décès par an sont directement imputables au virus de la grippe (action directe du virus sur les poumons, sans complication bactérienne décelable chez des personnes initialement en bonne santé).
Virus de la grippe et péché originel
Caractéristiques du virus
LE VIRUS DE LA GRIPPE ET LE PÉCHÉ ORIGINEL pour mieux comprendre ce qu’on sait et ce qui rend l’efficacité vaccinale à court et long terme imprédictible.
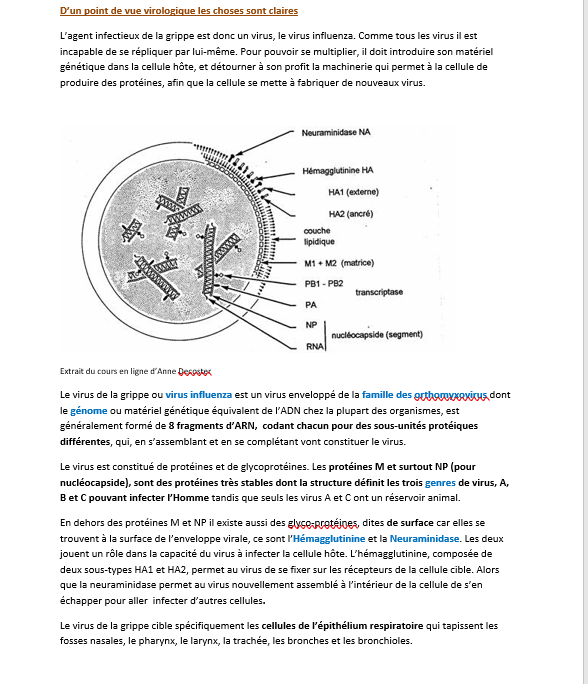
Les virus de la grippe font partie de la famille des orthomyxovirus. Ce qui caractérise cette famille est qu’elle est composée de virus à ARN monocaténaire et que les virus se répliquent au sein des cellules infectées en mettant la machinerie cellulaire à leur service.
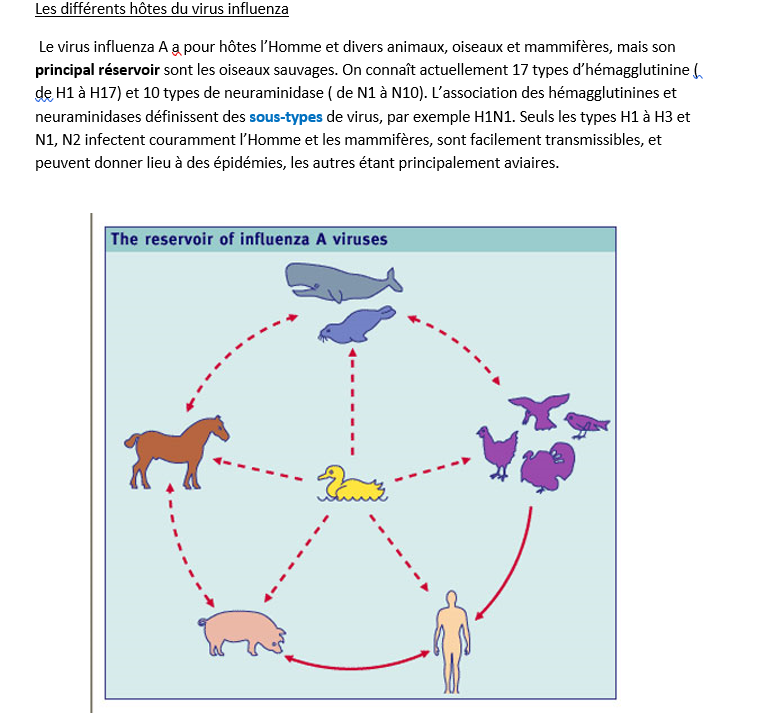
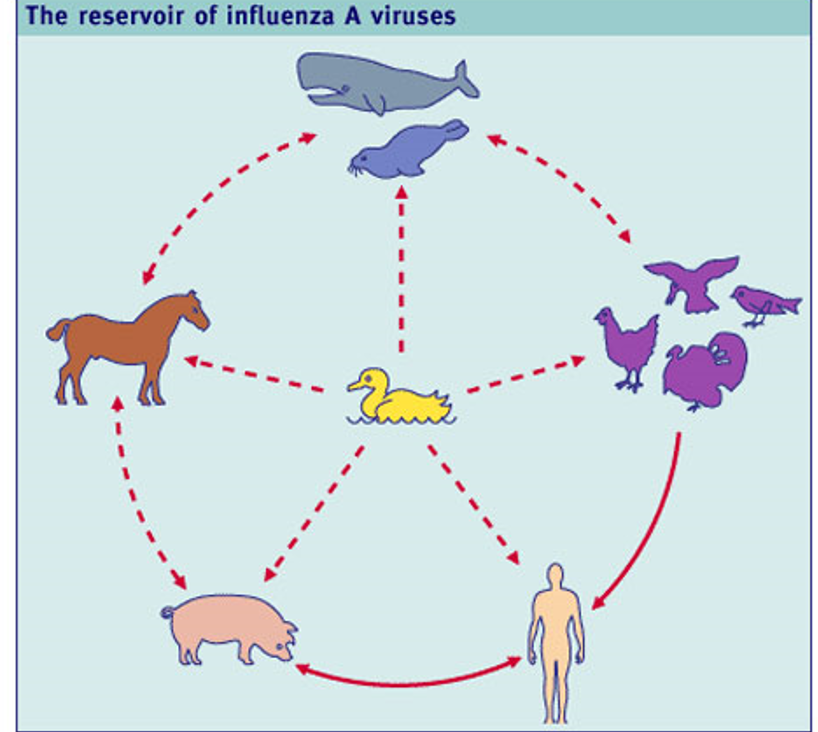
On distingue 3 types de virus de la grippe A, B et C qui se différencient entre eux par les protéines STABLES de leur matrice M1 et de leur enveloppe ou capside NP. Les types A, B et C ont un réservoir humain tandis que seuls A et C ont un réservoir animal (le type B est propre à l’Homme).
Les virus de type A ont une caractéristique que n’ont pas les virus de type B retrouvés uniquement chez l’Homme, c’est leur grande variabilité génétique. Celle-ci se limite aux glycoprotéines de surface. Quand ces protéines sont modifiées elles donnent lieu à des sous types ( par exemple H1N1).
Les glycoprotéines (H et N) jouent un rôle essentiel dans la capacité du virus de la grippe à infecter les cellules. Les glycoprotéines H permettent la fixation du virus sur la membrane cellulaire et son absorption (endocytose) et les glycoprotéines N lui permettent de s’échapper de la cellule pour aller en infecter d’autres.
Les anticorps spécifiquement dirigés contre les hémagglutinines propres à un sous-type viral circulant sont potentiellement capables de neutraliser les virus en les empêchant d’infecter les cellules (anticorps neutralisants).
Les anticorps dirigés spécifiquement contre les neuraminidases propres à un virus circulant sont potentiellement capables de limiter l’infection.
Si je ne vous ai pas perdus, je poursuis.
J’ai dit que seuls les virus de type A, communs notamment à l’homme, au porc et aux oiseaux, présentent une variabilité antigénique très importante. Comment se produit cette variabilité ?
Deux mécanismes sont connus. L’un est appelé “dérive antigénique” ou “drift”. Des mutations, qui sont des erreurs de transcription lors de la réplication virale dans la cellule, modifient ponctuellement les glycoprotéines H et N et donnent lieu à l’apparition de variants.
Que se passe-t-il avec ces variants? Peut-être rien. S’ils ne sont pas viables ils disparaissent. Mais ceux qui sont viables continuent à se répliquer. Au bout d’un temps plusieurs mutations peuvent se superposer donnant lieu à des virus sensiblement différents.
Différents sur un plan antigénique, j’entends. Il seront, en théorie, plus difficiles à reconnaître par le système immunitaire. Mais certains chercheurs pensent que cette dérive antigénique diminue, globalement, la virulence des virus de la grippe.
Une autre forme de modification des virus de la grippe, plus radicale, peut se produire par recombinaison ou réassortiment génétique, on appelle ça aussi un shift. Des fragments entiers d’ARN viral pourraient alors être échangés entre virus humains et virus des animaux.
Cela pourrait se produire, plus probablement, en cas de grande promiscuité entre animaux et hommes et plus souvent dans des pays pauvres d’ Asie où les modes de vie rendent cette promiscuité plus fréquente. Il faut savoir que le porc et l’homme ont des récepteurs communs à l’hémagglutinine.
Pour savoir si cela s’est produit il faut faire de véritables enquêtes phylogénétiques en séquençant l’ARN de virus de la grippe recueillis à différentes époques. A partir de là on formule des hypothèses (où, qui, comment?)
C’est ce qu’on a tenté de faire pendant la pseudo-pandémie de 2009. Sauf qu’on a pris le problème à l’envers: on a décrété que le virus était dangereux et on a cherché à expliquer sa dangerosité en analysant des modifications génétiques.
On voit que tout cela reste largement théorique, même si cela sert de base à tout l’impressionnant système d’anticipation des pandémies et de surveillance de la grippe, et qu’en fait on n’y comprend pas grand chose.
J’ai omis de mentionner que plus on va vers des nombres élevés dans la nomenclature des virus de type A (HxNx) moins ces virus sont susceptibles d’infecter l’homme.
Il peut être intéressant de savoir comment est défini le nom des virus.
Ainsi, on peut parler, abusivement, de “stratégie” d’adaptation du virus à son hôte. Car c’est comme si le virus tentait d’échapper au système immunitaire et de gagner du temps (en mutant par exemple) pour pouvoir se multiplier et contaminer d’autres hôtes.
L’organisme et le système immunitaire utilisent des contre-stratégies qui mettent en jeu de multiples acteurs du système immunitaire à plusieurs niveaux. Les lymphocytes B sont capables de fabriquer des anticorps très spécifiques du sous-type viral qui ciblent la partie variable de l’hémagglutinine.
Mais leur activité est régulée par certains lymphocytes T, qui sont capables de reconnaître d’autres antigènes et, notamment les antigènes stables de l’enveloppe et de la matrice du virus de la grippe (ces antigènes sont aussi appelés épitopes conservés)
Or, des études chez la souris ont montré que les lymphocytes T auxiliaires (aussi appelés CD4 ou helper) sont capables d’offrir une protection croisée envers de multiples variants de virus de la grippe. Par exemple après exposition à un type de H1N1 des souris seront aussi protégées contre le H1N1 pandémique .
Péché originel
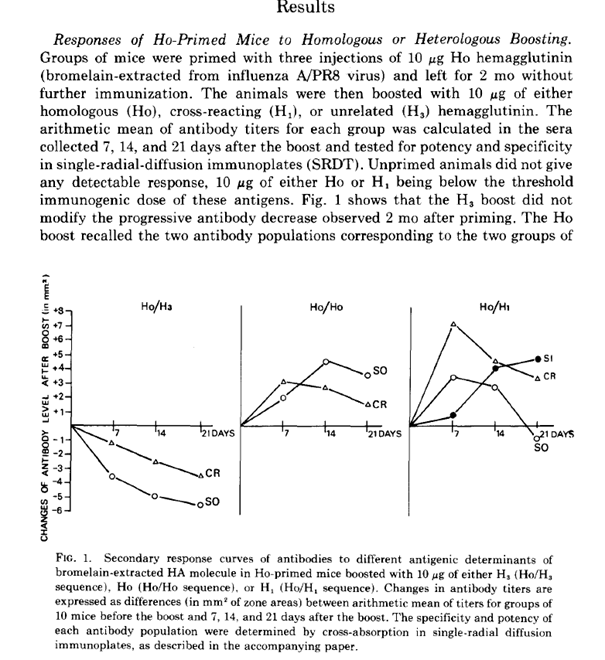
Cela va nous aider à comprendre la notion du PÉCHÉ ORIGINEL. Celle-ci dérive d’une observation lors de la mise au point du vaccin contre la grippe dans les années quarante.
L’observation était la suivante: lorsque des étudiants étaient exposés à un nouveau sous-type de H1N1 après avoir été vaccinés contre l’ancien sous-type ils développaient des taux élevés d’anticorps contre l’ancien sérotype et peu contre le nouveau virus infectant.

The Wages of Original Antigenic Sin https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3086238/
Plus tard, cette observation a été renouvelée par Virelézier, dans les années 70, dans des expérimentations chez la souris

Mais la conception de son expérimentation ne lui permettait pas de distinguer entre le rôle des lymphocytes B, producteurs d’anticorps, et le rôle des lymphocytes T, reconnaissant les antigènes stables et jouant un rôle de régulateurs de la production d’anticorps.
Quantité d’études sur la grippe
On s’est peu intéressé au péché originel antigénique alors que c’est un point fondamental pour comprendre à la fois le fonctionnement des vaccins et les défenses immunitaires contre le virus de la grippe et d’autres virus.
Une recherche sur pubmed sous le terme “influenza” nous permet de retrouver 104 000 articles répertoriés depuis 1982 dont environ 5000 par an depuis 2009. ncbi.nlm.nih.gov/pubmed/?term=i…
Une recherche sur “influenza and vaccine” nous ramène 33 000 articles et environ 1700 par an depuis 2010. ncbi.nlm.nih.gov/pubmed/?term=i…
La pseudo-pandémie grippale de 2009 semble avoir fortement boosté la production d’études, mais pas forcément celle d’études pertinentes ou de qualité. S’intéresser à la grippe est devenu un créneau rémunérateur.
Il y a, effectivement, beaucoup de monde qui est prêt à financer des études contre cette “menace”. Cela va de la Fondation Bill Gates à des institutions comme l’Union Européenne, l’OMS mais aussi, souvent, les fabricants de vaccins qui abondent différents fonds. ncbi.nlm.nih.gov/pubmed/31660536
Des études qui semblent avoir pour fonction de reproduire à l’infini les mêmes erreurs conceptuelles, mais surtout d’entretenir un sentiment de menace, d’urgence et de consensus en répétant les mêmes choses.
Pour revenir au péché originel, sur lequel on n’a pas de consensus, on peut émettre des hypothèses sur ses mécanismes, qui prennent en compte les études, et penser que court-circuiter les lymphocytes T helper n’est pas forcément une bonne idée.
Pause avant de parler des vaccins, des doutes qu’ils soulèvent, de l’immunité de groupe et du pourquoi de la stabilisation des revues Cochrane sur les vaccins contre la grippe.
Pour résumer le péché originel, l’hypothèse serait que les lymphocytes T jouent un rôle central dans la promotion des anticorps, mais que dans des conditions expérimentales ou en présence du vaccin, si l’on expose des individus successivement à un vaccin puis à un autre vaccin ou à une infection par un virus antigéniquement proche, l’individu va réagir en produisant des anticorps majoritairement contre le virus auquel il a été exposé en premier lieu.
C’était mon hypothèse en tous cas mais elle semble confirmée par une étude récente qui montre qu’en présence d’un vaccin des individus sérologiquement naïfs produisent davantage d’anticorps que des individus non sérologiquement naïfs ncbi.nlm.nih.gov/pmc/articles/P… et que cette réponse dépend de l’importance de la population de lymphocytes B préexistante, population ciblant des antigènes stables et permettant des réactions croisées et aussi de la richesse de son répertoire antigénique.
Je corrige: il s’agit bien de la population de lymphocytes T préexistante. Alors que le vaccin vise à stimuler directement la production d’anticorps par les lymphocytes B, car spécifiques des sous types.
La grippe peut-elle être éradiquée?
Je vais faire une pause mais avant un petit sondage pour introduire la suite pour voir s’il y en a un ou deux qui suivent encore. Est-ce que à votre avis on peut éradiquer le virus de la grippe?

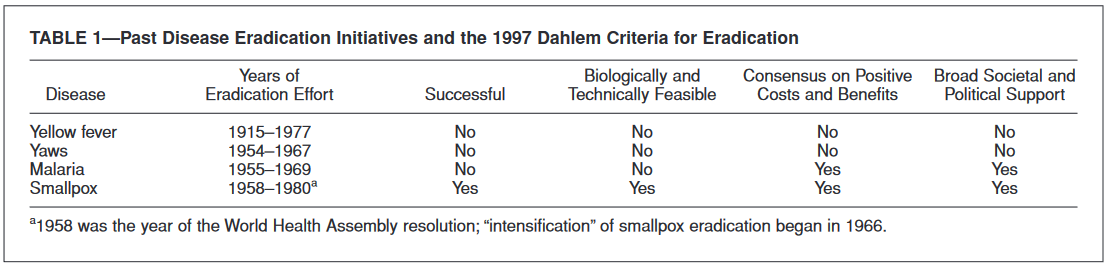
Non, la grippe n’est pas éradicable, car le principal réservoir est un réservoir animal (oiseaux , porcs…) qui peuvent transmettre la grippe à l’homme.
Même lorsqu’une maladie est théoriquement éradicable, bien des obstacles imprévus peuvent se dresser sur la route et une seule maladie humaine a été éradiquée à ce jour ncbi.nlm.nih.gov/pmc/articles/P… .
L’éradication peut aussi ne pas être souhaitable, au regard des efforts anticipés également.
Les héros de l’éradication de la variole, qui sont ceux qui ont déclenché cet engouement pour l’éradication des maladies infectieuses, n’étaient pas favorables à poursuivre sur cette voie, pensant avoir eu beaucoup de chance dans leur entreprise.

Efficacité des vaccins de la grippe
Historique, recos en France
VACCINS CONTRE LA GRIPPE
Le virus de la grippe a d’abord été isolé en 1933 aux Etats-Unis par Thomas Francis, qui travailla ensuite à la mise au point et à l’expérimentation d’un vaccin, en cultivant des virus sur des œufs de poule

The Wages of Original Antigenic Sin https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3086238/
En 1960, après la “pandémie” de 1957-58, les autorités américaines recommandèrent le vaccin chez les personnes âgées de plus de 65 ans, les femmes enceintes, et les personnes souffrant de comorbidités, sans avoir d’études solides sur l’efficacité du vaccin.
En France, à partir de 1985, on commença à mener des campagnes pour vacciner les personnes de plus de 75 ans, puis on abaissa progressivement cet âge à 65 ans en 2000.
Dans un avis de février 2012, le HCSP (Haut Comité de santé publique), visiblement persuadé par la “gravité” de la pandémie de 2009-2010, décida de recommander la vaccination de la femme enceinte sans facteurs de risque particuliers et ajouta à la longue liste des personnes à risque les personnes ayant une obésité morbide (IMC>40)
Les professionnels de santé sont aussi concernés (environ 1 million de personnes). La vaccination contre la grippe est donc recommandée chez environ 14 millions de personnes en France soit 1 personne/5 dont 12,5 millions de >65 ans.
Ces recommandations, leur mise en place, la surveillance de la grippe par des réseaux et organismes publics multiples constituent une action de santé publique, qui consomme de l’argent de l’énergie, du temps des ressources. Comment l’évalue-t-on? Quels en sont les objectifs?
La réduction de la mortalité due à la grippe est un objectif louable. Mais parfois, en France, on ne s’encombre pas de fioritures, de détails, ni même de logique quand il s’agit d’évaluer les vaccins.
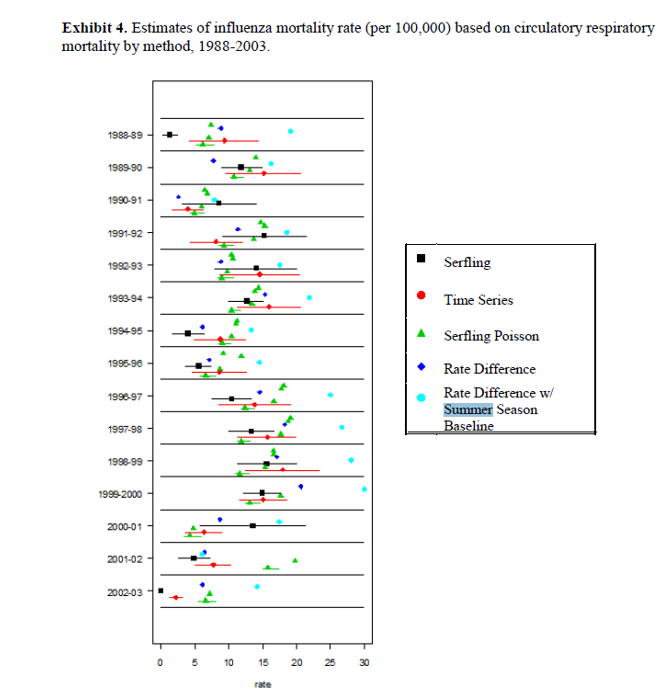
En 2010, pour l’INED, Françoise Meslé publie un article chantant les louanges du vaccin contre la grippe et de son efficacité pour réduire la mortalité due à la grippe. Pour l’occasion il a été décidé que corrélation valait causalité. Et encore…
Jean-Claude Grange, allias @docdu16 remit les pendules à l’heure sur son blog. docteurdu16.blogspot.com/search/label/M… Non , la courbe de mortalité ne démontrait pas l’efficacité du vaccin.
En 2012 @DDupagne publie un article rappelant cet épisode, et mettant en exergue l’impact médiatique de ce type de publications malgré leur totale absence de fiabilité

Il montre que cette réduction est régulière depuis les années 50
En théorie, compte tenu de la lourdeur des dispositifs mis en place, du renouvellement annuel des campagnes de vaccination, les objectifs devraient être fixés dès le départ, et être tout à fait clairs et mesurables. On a vu que ce n’était pas vraiment le cas.
Efficacité des vaccins
Quand on parle d’efficacité d’un vaccin on devrait se poser 3 questions: efficacité pour qui (population cible), sur quoi (sur quels critères) et à quelles conditions (timing de la vaccination par exemple, type, composition du vaccin)
Les vaccins les plus utilisés en France sont les vaccins inactivés qui sont depuis la dernière saison grippale des vaccins tétravalents contenant l’hémagglutinine de 4 sous-types viraux (VAXIGRIPTETRA, INFLUVACTETRA) Vaxigrip étant le vaccin de Sanofi.
Les raisons de cette modification ne sont pas claires. C’est une recommandation de l’OMS, le vaccin contenant de l’hémagglutinine pour un deuxième sous-type de virus du groupe B, serait censé mieux nous protéger. Ce qui est clair que cela a permis de doubler le prix d vaccin
Le vaccin utilisé est donc un vaccin sous-unitaire ou fragmenté, contenant de l’hémagglutinine dans un titrage bien déterminé, 15 microgrammes pour chaque sous type, le type d’hémagglutinine étant défini par l’OMS et correspondant à un sous-type viral circulant.
Les vaccins inactivés contre la grippe couramment utilisés ne contiennent pas d’adjuvants. Contrairement au vaccin Pandemrix utilisé pendant la pandémie grippale de 2009 qui a été source d’effets indésirables graves chez l’enfant (cataplexie, narcolepsie)

Le fait que seul le titrage en hémagglutinines entre en ligne de compte dans la composition du vaccin devrait nous rappeler quelque chose car ce sont des antigènes non stables et c’est là la source du péché originel.
Que sait-on en somme de l’efficacité vaccinale? Pour qui et pour quels critères?
La 1ère partie nous a permis de voir que la grippe était une maladie très mal définie cliniquement, et que les différentes versions du syndrome grippal pouvaient recouvrir des réalités différentes
Définir une efficacité vaccinale par de simples études observationnelles (observer ce qui se passe) va donc s’avérer très aventureux. Les études observationnelles constituent pourtant 99% des études produites sur ce sujet.
Rappelez vous, 5000 articles répertoriés chaque année sur la grippe et 1700 mentionnant “grippe” et “vaccin”, mais, au total très peu d’études de qualité acceptable.
Certaines de ces études observationnelles attribuent au vaccin, à la manière de Meslé, une réduction de la mortalité globale en hiver de 50%, alors que les estimations, elles-mêmes probablement surévaluées, attribuent à la grippe 5 à 10% de la mortalité hivernale.
D’autres études prétendent qu’il suffirait de vacciner 8 professionnels de santé pour éviter un décès en établissement. Elles violent les lois mathématiques mais elles seront ensuite reprises par les médias et citées dans d’autres études. Via @JuanGrvas
En réalité, ce qui est remarquable, c’est la très faible qualité de la grande majorité des études produites sur le sujet.
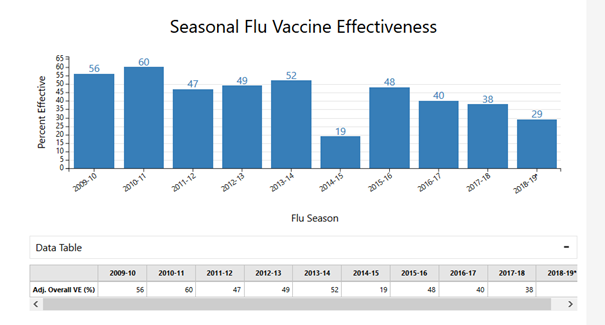
Que nous montrent actuellement les données sur l’efficacité sur le terrain du vaccin? Aux Etats-Unis, qui font les recommandations les plus larges au monde, puisque le vaccin est recommandé pour toute la population à partir de 6 mois (320 millions de personnes), nous observons une perte d’efficacité progressive sur les cas de grippe vus en consultation telle qu’observée par les réseaux de surveillance.
Une des raisons peut être la modification des critères d’efficacité, car auparavant l’efficacité était mesurée par l’observation d’une séroconversion chez des individus contaminés, ce qui tendait à surestimer l’efficacité. Les prélèvements et le PCR sont plus précis.
De manière frappante, l’efficacité ainsi observée est bien moindre chez les personnes âgées, alors que les virus H3N2 circulent majoritairement et sont réputés produire plus de complications et plus de 80% des décès dans ces tranches d’âge.
Mais, dans certains cas, la vaccination peut aussi provoquer un excès de grippes et d’hospitalisations. C’est ce qui fut observé lors de la “pandémie” de 2009-2010 au Canada et au Danemark.
Dans une configuration très semblable à celle qui eut lieu lors de la première observation du péché originel, deux vaccins successifs provoquèrent un excès de grippes et d’hospitalisations environ X 2 à 3.

Plusieurs hypothèses se confrontent concernant l’inefficacité du vaccin. On évoque des mutations possibles du virus lors de sa culture sur les œufs (contrôles qualité?)
La pression de sélection exercée par la vaccination, obligeant le virus à s’adapter en mutant de plus en plus rapidement, est aussi une hypothèse plausible mais peu évoquée. Elle est pourtant crédible. Le phénomène a été observé avec le vaccin contre la coqueluche, celui contre le pneumocoque…
Il n’y a pas que des esprits critiques hors système académique, comme moi, Jean-Claude Grange ou Dominique Dupagne qui mettons en doute l’efficacité et l’intérêt du vaccin.
Le très respecté directeur du centre pour la recherche et les politiques publiques sur les maladies infectieuses, à l’université du Minnesota, Michael Osterholm, a fait en 2012 un rapport au vitriol sur les vaccins contre la grippe cidrap.umn.edu/sites/default/…
Quoique convaincu du risque représenté par la grippe, il était très critique sur les politiques d’extension des recommandations, ne tenant pas compte du manque de preuves criant d’efficacité, en raison d’études de très mauvaise qualité
— Pause avant la dernière ligne droite: synthèse des revues Cochrane et arguments de Tom Jefferson pour stabiliser les revues.
Je rappelle aussi que, très récemment le HAIVEN, qui est le réseau qui surveille les hospitalisations dues à la grippe aux USA a mis en évidence une augmentation des hospitalisations dues à la grippe chez les vaccinés/non vaccinés (via @JuanGrvas )
Analyse de la Cochrane
Quelle est l’efficacité des vaccins contre la grippe? Dans cet océan d’incertitudes les meilleures analyses de la littérature dont nous disposons ce sont celles de la Collaboration Cochrane.
La collaboration Cochrane est une organisation d’origine britannique; initialement formée de bénévoles qui fait des méta-analyses, c’est à dire des analyses groupées d’études, pour essayer d’en tirer des conclusions sur des sujets médicaux d’intérêt pour la communauté.
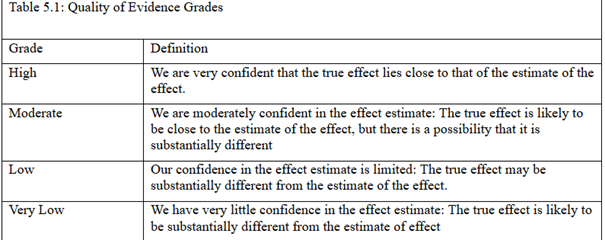
La Collaboration Cochrane (CC) utilise un protocole précis d’analyse et tient compte, dans ses conclusions, du niveau de preuve selon une classification très codifiée qui permet d’accorder un certain niveau de fiabilité aux conclusions selon la qualité des études.
La dernière mise à jour de la revue Cochrane sur les vaccins contre la grippe date de février 2018. Les éditeurs responsables de cette revue ont voulu la stabiliser, c’est à dire ne plus la mettre à jour, pour des raisons que j’expliquerai.
Première revue pour les adultes de 16 à 65 ans sur des études faites entre 1969 et 2009. Les auteurs ont exclu les études observationnelles et n’ont gardé que les études randomisées, même de mauvaise qualité. En se basant sur des critères de qualité sur des milliers d’études seules 25 ont été retenues pour le vaccin inactivé
Selon ces études et en moyenne depuis 1969, les vaccins réduiraient les cas de grippe de 59% (de 2,4 à 0,9%), et il faudrait vacciner 71 adultes pour éviter une grippe, les hospitalisations seraient réduites de 4% en risque relatif (de 14,7 à 14,1%), et les absences au travail ne seraient pas réduites.
Il y aurait une augmentation de 53% des cas de fièvre chez les personnes vaccinées vs placebo (de 1,5% à 2,3%) . Le degré de certitude est qualifié de modéré. cochranelibrary.com/cdsr/doi/10.10…
Il y a d’importantes incohérences dans ces constatations, qui montrent qu’elles ne sont pas fiables. Le pourcentage d’hospitalisés est trop important pour des adultes sains. La prise en compte des infections respiratoires aiguës (IRA) augmente l’efficacité: elle devrait la réduire. cochranelibrary.com/cdsr/doi/10.10
Il y a une seule étude (essai randomisé) qui concerne les femmes enceinte. Elle montre 50% d’efficacité pour la grippe chez la femme enceinte et 49% pour les nourrissons jusqu’à 2 ans. Il faut vacciner 55 femmes enceinte pour éviter une grippe.
Le vaccin pandémique et le vaccin saisonnier administrés aux femmes enceintes pendant la pandémie de 2009 n’ont pas eu d’effet sur les avortements (principal objectif de la vaccination) selon des études observationnelles.
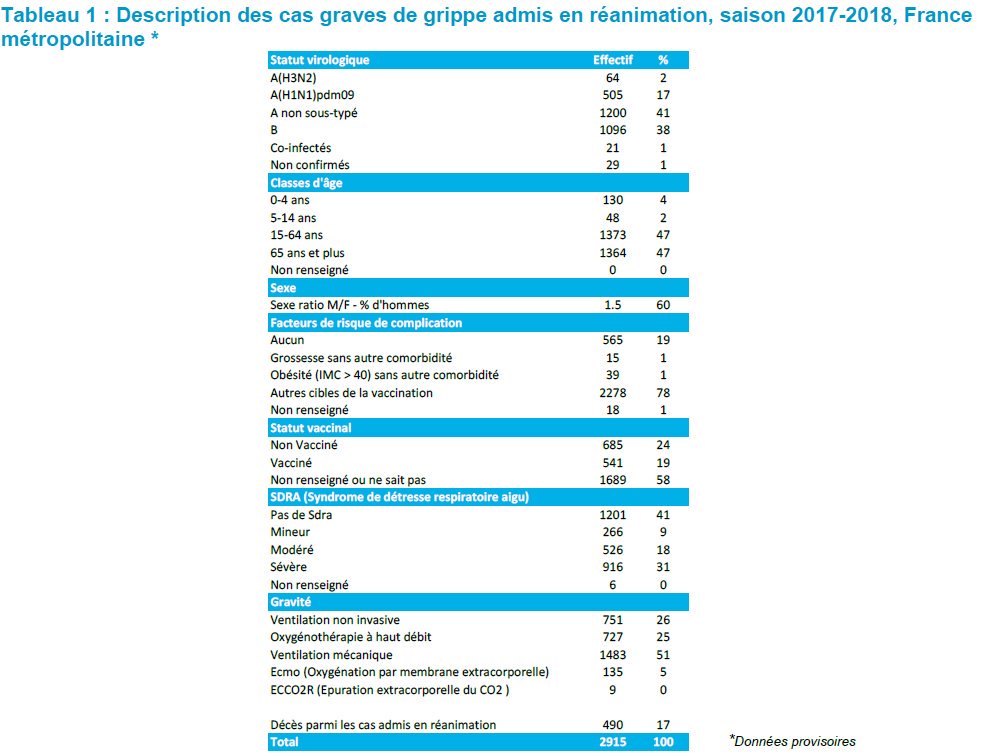
Revue CC concernant les personnes âgées de plus de 65 ans. Rappelons que c’est la population à qui on attribue plus de 80% des décès en rapport avec la grippe. En tout et pour tout 8 essais randomisés (plus de 5000 patients) dont 4 prenaient en compte les effets indésirables.
Études menées entre 1965 et 2000 (pas d’études depuis 18 ans) sur des sujets en ville ou en résidence pour personnes âgées. Risque de biais plus important pour la grippe et les IRA.
Avec un faible niveau de certitude, (voir tableau) les personnes vaccinées de plus de 65 ans pourraient avoir 58% de risque en moins d’avoir une grippe ( de 6% à 2,4%) et une réduction de 41% du risque d’avoir une IRA (de 6% à 3,5%), certitude modérée.
Là aussi il y a des incohérences car le risque d’IRA (6%) ne peut pas être égal à celui de la grippe puisque la grippe fait partie des IRA. 30 sujets devraient être vaccinés pour éviter une grippe et 42 pour éviter une IRA.
La SEULE étude qui portait sur les pneumonies et la mortalité manquait de puissance statistique. Elle ne montrait pas de différence dans la mortalité avec un faible niveau de certitude. Sur 699 patients en tout aucune pneumonie n’a eu lieu.
La fièvre était plus fréquente parmi les sujets vaccinés, 56% de plus (1,6% dans le groupe placebo vs 2,5% pour les vaccinés).
La conclusion est que le niveau de preuves est trop faible pour informer les décisions publiques. cochranelibrary.com/cdsr/doi/10.10… L’insistance à vacciner contraste avec le manque de preuves.
Remarques supplémentaires sur les incohérences et les points forts de cette revue. Une réduction de 58% des IRA est peu vraisemblable. La grippe représentant en moyenne environ de 1/4 à 1/2 des IRA par saison cela voudrait dire que le vaccin est efficace à plus de 100% sur la grippe
Revue Cochrane sur le vaccin pour les enfants en bonne santé (non concernés par les recommandations françaises) Elle inclut des études observationnelles non mises à jour n’influençant pas les résultats. 41 essais randomisés effectués chacun pendant une seule saison aux USA, Europe de l’Ouest, Russie mais aussi au Bangladesh.
Elles incluaient >200 000 enfants surtout des enfants > 2ans et ont été faites entre 1984 et 2013. En raison de la trop grande hétérogénéité ce sont les médianes qui ont été retenues. Pour les otites et la grippe le risque de biais a été considéré comme négligeable. La conception des études ne permettait pas l’évaluation des effets indésirables. Contre placebo ou rien le vaccin réduisait le risque de grippe de 78% (de 18% à 4%), il fallait vacciner 7 enfants pour éviter un cas de grippe clinique.
Pour les infections respiratoires aigües le risque était réduit de 31% (de 17% à 12%) et le NNV (nombre d’enfants à vacciner) pour éviter un cas était de 20. A noter qu’il y a autant d’IRA que de grippes (18% et 17%) et cela n’est pas possible.
La vaccination des enfants
Une autre question se pose qui ne peut pas être abordée dans une telle revue: que se passe-t-il quand un organisme naïf est exposé pour la première fois non pas au virus entier et infectant mais à des fragments antigéniques instables? Le vaccin fragmenté (contenant des partie isolées du virus) constitue un leurre pour le système immunitaire: comment le système immunitaire va surmonter ce leurre et parvenir à bâtir une immunité efficace contre les infections à venir?
Poursuite de l’analyse de la revue Cochrane. Pour les vaccins inactivés, études concernant les enfants de 2 à 16 ans, une seule saison. Le vaccin réduit de 64% le risque de grippe (de 30 à 11%), NNV 5, et de 28% le risque d’IRA (de 28% à 20%), NNV 12. Les résultats concernant les effets indésirables sont incohérents (fièvre).
Pour les complications: le vaccin ne réduit pas le risque d’otite et il ne peut pas être exclu qu’il l’augmente. (RR 1.15, 95% CI 0.95 to 1.40; 884 participants; moderate‐certainty evidence).
Donc, pour les enfants à partir de 3 ans sur une seule saison grippale: haut degré de certitude pour la réduction des cas de grippe, pas de réduction des complications (otites), méconnaissance des effets indésirables à court et à moyen terme (notamment les effets sur les infections futures)
La revue note aussi les effets indésirables graves du vaccin pandémique avec, comme adjuvant, le squalène, sur les enfants. Référence revue enfants cochranelibrary.com/cdsr/doi/10.10…
Stabilisation de la revue Cochrane
Je reprends pour parler de la STABILISATION DE LA REVUE COCHRANE par Tom Jefferson , coordinateur de ces revues Cochrane. Cela rendra sûrement les choses plus claires.
Pour ceux qui sont perdus: le point de vue éclairant de Tom Jefferson va leur être profitable. Je le résume à la suite
Les raisons de la stabilisation des revues. T. Jefferson dit que le fossé de nos connaissances sur la manière dont le vaccin affecte les conséquences de la grippe persiste (cf personnes âgées en particulier)
Des raisons « éthiques » sont invoquées pour justifier le manque d’essais randomisés. Il est, en revanche, considéré comme éthique de vacciner des centaines de millions de personnes chaque année avec un vaccin dont on ne connaît pas les effets.
T. Jefferson conditionne la reprise des revues à la mise sur le marché de nouveaux vaccins et au développement d’un système de surveillance des infections respiratoires plus pertinent.

Malgré un gigantesque et dispendieux système de sélection et de mise au point des vaccins les postulats utilisés s’avèrent sans valeur ni fondement.
Les études produites concernent surtout une population d’adultes en bonne santé qui a le plus de chances de développer une immunité mais qui a le moins de chances de tirer un bénéfice important du vaccin, car globalement peu sujette aux formes graves .
La masse des études observationnelles n’apportent rien à la connaissance sur le vaccin, notamment en raison de leur très faible qualité.
Les études utilisées de manière institutionnelle (études “cas négatifs” basées sur des tests virologiques) pour la surveillance de la grippe et l’évaluation de l’efficacité du vaccin sont inadaptées et n’apportent pas de connaissances fiables. Notamment car elles se focalisent sur la grippe et ignorent le contexte de circulation virale. D’autre part elles prennent en compte des tests de laboratoire et non la réalité clinique de la grippe.
Point très important. Le postulat implicite dans ces systèmes de surveillance, que la vaccination n’affecte pas négativement les IRA en général est démenti par une étude où les IRA sont multipliées par plus de 4 chez les vaccinés (rhinovirus et coxackie/echovirus)
Les études s’entêtent à utiliser des critères subsidiaires et ne s’intéressent ni aux populations les plus exposées, ni aux complications de la grippe et aux décès (ce qui n’empêche pas les leaders d’opinion d’utiliser ces critères pour inciter la population à la vaccination)
Les systèmes de surveillance se focalisent sur la grippe et ne les relient pas aux IRA . Les estimations de la mortalité sont fausses. Il faut des études prospectives qui incluent l’évaluation des autres infections respiratoires.
Synthèse
Si je synthétise les différents niveaux d’incertitude concernant la vaccination contre la grippe, que devient le théorème vaccinaliste de base en ce qui concerne la grippe? Théorème vaccinaliste: vaccination x couverture vaccinale= réduction des complications + mortalité
Je ne suis pas exhaustive et je n’ai pas parlé des complications et du rapport bénéfice/risque (on n’en est pas là).
Mais le théorème devient vaccination x couverture vaccinale= (réduction des complications+ de la mortalité) x X
Où X est fonction de toutes les incertitudes et X peut être négatif.
KOL et conflits d’intérêts
Ça n’empêche pas les leaders d’opinion (KOL ou Key opinion leaders), comme Bruno Lina, directeur du CNR grippe, de faire figure de référence en matière de diffusion des connaissances sur la grippe en diffusant des informations comme celle-ci.
J’ai du mal à croire que Bruno Lina, je le prends en exemple car c’est le “M Grippe” en France, qui travaille sur ces sujets depuis plus longtemps et plus spécifiquement que moi, ignore tout cela. Mais peut-être que son jugement est brouillé. Brouillé par les conflits d’intérêt
Tant que des étudiants et des médecins continueront à assister à des conférences données par des supposés experts dont les diaporamas sont estampillés Sanofi, par exemple, en pensant que leurs infos résultent d’une réflexion personnelle, l’ignorance continuera à être diffusée.
Marché du vaccin
ÉTAT ET PERSPECTIVES DU MARCHÉ DU VACCIN DE LA GRIPPE
Du point de vue des laboratoires pharmaceutiques il n’y a qu’un théorème qui compte:
nombre d’unités vendues x Prix= $$$$
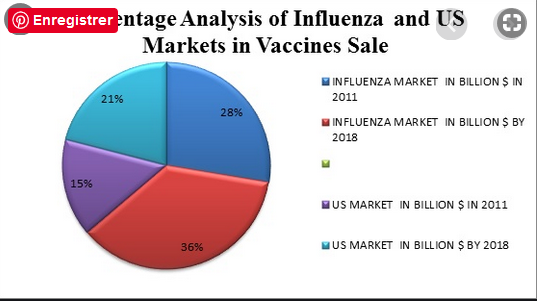
Le marché du vaccin contre la grippe se porte bien. 3,8 milliards de $ d’après un rapport de l’OMS avec comme leader Sanofi Pasteur, qui a réalisé 1,2 milliard $ de ventes aux USA avec son vaccin Fluzone/Vaxxigrip en 2016
Comme pour d’autres vaccins une forte augmentation du chiffre d’affaires est prévue, grâce à l’extension de la vaccination aux pays émergents et en développement et à des partenariats public privé. Le marché atteindrait 8 milliards en 2029.

Comme l’explique ce document, les raisons du succès commercial n’ont strictement rien à voir avec les bénéfices pour la santé publique, mais ont beaucoup à voir avec la stratégie commerciale et les stratégies d’influence
https://assets.kpmg/content/dam/kpmg/uk/pdf/2017/05/influenza-vaccines-rethinking-life-sciences.pdf
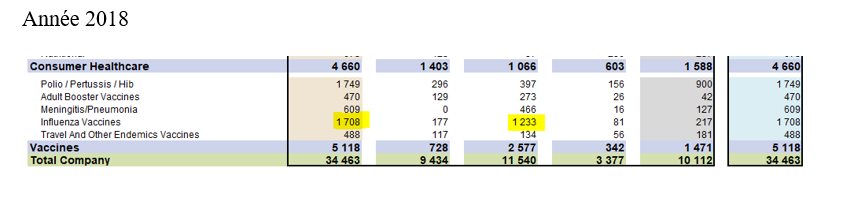
Pour Sanofi, le vaccin contre la grippe est une bonne affaire. Le marché principal restent les Etats Unis, qui représentaient en 2018 72% (1233 millions) des ventes contre moins de 10% pour l’Europe (177 millions).
Conclusion
EN CONCLUSION je reviens à mes tweets initiaux, qui vous sembleront peut être plus clairs et plus étayés maintenant.
La politique de vaccination contre la grippe repose sur une succession de croyances non étayées, soutenue et prolongée progressivement par la construction délibérée par les laboratoires pharmaceutiques d’un impressionnant réseau de conflits d’intérêts.
Elle gagne en crédibilité dans le monde académique et les médias grâce à des leaders d’opinion téléguidés et à la production constante et massive d’études de faible qualité, sans intérêt, ne posant pas de questions pertinentes, qui se confirment de manière circulaire.
Ces études et cet état d’esprit promeuvent une hypersimplification des problématiques posées en santé publique, qui ignore à la fois la complexité et les interactions entre facteurs associés, et une approche focale de la santé qui favorise la vente de produits.
C’est une erreur conceptuelle, mise en évidence par les incertitudes soulevées, et par la démonstration que le terrain est le facteur déterminant pour la sévérité d’une grippe mais aussi d’autres infections respiratoires qui peuvent se substituer les unes aux autres.
Les croyances, c’est très bien pour la religion mais pour connaître le réel et utiliser les ressources de manière adaptée, nous avons besoin d’une démarche scientifique, qui garantisse que les priorités de santé publique énoncées répondent à un cahier des charges
C’est simplement le minimum indispensable pour que les politiques de santé publique soient orientées par les besoins réels et non par des intérêts qui lui sont totalement étrangers.
J’ai commencé ce marathon twitterien il y a 15 jours par une citation et je le termine par une autre, qui sera désormais ma devise, et qui a été énoncée, non par un médecin, bien sûr, mais par un juriste, Daniel Boorstin. Terriblement d’actualité.


Twitter est un réseau social qui permet à l’utilisateur d’envoyer des messages courts (tweets) n’excédant pas 280 caractères (ce qui explique l’emploi fréquent d’abréviations). Un thread Twitter est une série de tweets qui se succèdent, émis par un même auteur pour former un contenu plus long. L’auteur peut d’ailleurs numéroter chaque tweet pour les ordonner. Cet article est une reprise sous format blog d’un thread Twitter dont voici l’origine :

Twitter est un réseau social qui permet à l’utilisateur d’envoyer des messages courts (tweets) n’excédant pas 280 caractères (ce qui explique l’emploi fréquent d’abréviations). Un thread Twitter est une série de tweets qui se succèdent, émis par un même auteur pour former un contenu plus long. L’auteur peut d’ailleurs numéroter chaque tweet pour les ordonner. Cet article est une reprise sous format blog d’un thread Twitter dont voici l’origine :
































































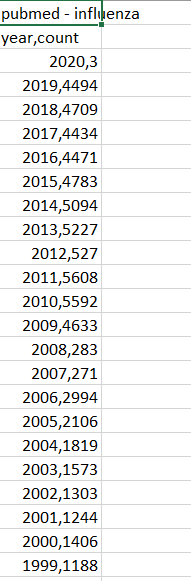
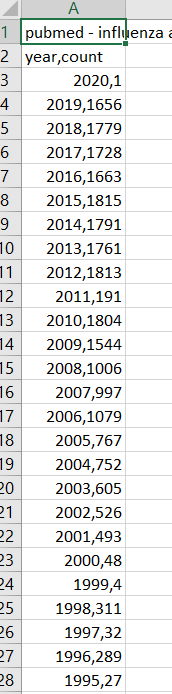








































3 commentaires
Merci beaucoup pour ces informations.
Au cas où vous ne l’auriez pas remarqué, l’étude écossaise sur l’efficacité des différents vaccins contre le coronavirus met aussi en évidence une augmentation du risque d’hospitalisation liée au coronavirus durant les semaines qui suivent l’injection, avant que ce risque ne diminue. Par ailleurs, même si on a beaucoup parlé du 94% d’efficacité qu’elle met en exergue, cela ne concerne d’une sous-population très particulière, l’efficacité générale étant plutôt de l’ordre de 60%.
Plus généralement, que ce soit dans le cas de la grippe ou du coronavirus, il me semble que les chiffres dont on nous rebat les oreilles n’ont plus aucun sens.
Il y a 200 ou 300 morts par jour du coronavirus mais, depuis des semaines, l’INSEE n’enregistre plus aucune surmortalité.
L’incidence mesurée par les tests tourne autour de 100-200 voire 500 pour 100 000 mais Sentinelles ne voit que 10 à 30 malades pour 100 000 habitants. Tout cela ne veut plus rien dire.
Par ailleurs, dans les écoles, le 0,5% de Blanquer a fait hurler ceux qui l’ont traduit en 500/100 000 mais même ce critère d’incidence n’a plus aucun sens : face à n’importe quel virus respiratoire usuel, toute l’année, quand on teste au pif (!) la population, on trouve 0.5% ou 1% ou 5% de porteurs. Il n’y a aucune raison que ce soit différent avec le sars-cov-2 qui fait maintenant de fait partie de notre environnement.
Enfin, pour la grippe, il me semble qu’on néglige en phénomène qui mériterait pourtant d’être compris : la grippe a disparu, dans le monde entier.
N’invoquons pas les gestes barrières : elle a disparu depuis l’automne 2019, bien avant les gestes barrières. Le pire est qu’elle n’a pas vraiment disparu : Sentinelles trouve une vingtaine de cas chaque semaine. Alors:
1. Où se trouve le réservoir de ces cas ? Les malades l’ont bien attrapé quelque part, ce virus de la grippe !
2. Pourquoi est-ce que cela n’explose pas en épidémie comme d’habitude, ni l’an dernier en 2020, ni cette année ?
Il me semble que comprendre cela éclairerait énormément notre connaissance des épidémies.